Xương chậu hẹp khi mang thai và hình thức lâm sàng của nó
Xương chậu hẹp ở phụ nữ mang thai là một trong những chủ đề rộng lớn nhất trong sản khoa. Thành công của việc sinh con với sự hiện diện của bệnh lý này phần lớn được quyết định bởi mức độ giáo dục của chuyên gia trong vấn đề này, cũng như kinh nghiệm của anh ấy trong việc hỗ trợ chăm sóc sản khoa cho phụ nữ mắc chứng rối loạn này.
Nếu có bất kỳ thông số giải phẫu nào, khung xương chậu của bà bầu được coi là hẹp? Giống của nó là gì và phụ nữ nên biết gì, người được chẩn đoán tương tự? Chúng tôi sẽ hiểu chi tiết hơn.
"Xương chậu hẹp" là gì?
Thống kê cho thấy khoảng 5% phụ nữ chuyển dạ được chẩn đoán bị co thắt vùng chậu khác nhau. Để trình bày rõ ràng tất cả các đặc điểm của bệnh lý này, cần phải hiểu những gì ảnh hưởng đến một lượng không đủ của một số kích thước vùng chậu trong quá trình chuyển dạ bình thường.
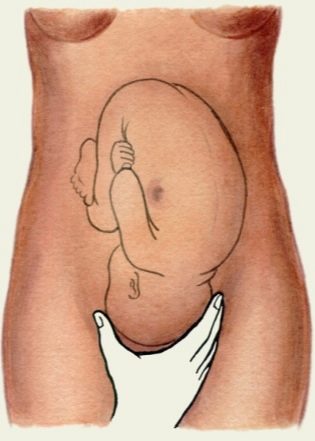
Trong giai đoạn thứ hai của chuyển dạ, khi sự trục xuất của thai nhi xảy ra trực tiếp, mảnh vụn phải đi qua khoang chậu.
Nếu hình dạng, kích thước hoặc cấu hình của một số xương so với các xương khác không tương ứng với tiêu chuẩn, thì chúng tạo ra một trở ngại cho sự kiên nhẫn chung của trẻ, dẫn đến sự cố không thể tránh khỏi khi sinh con.
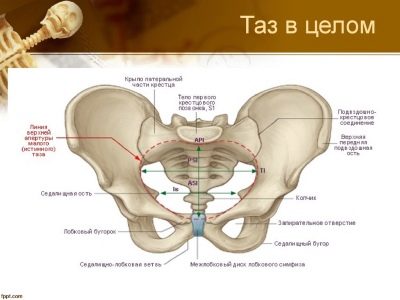
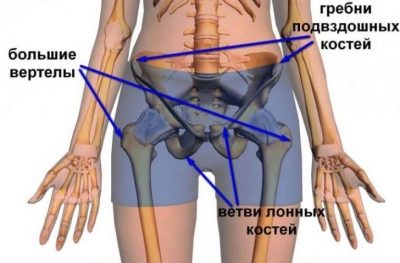
Xương chậu nhỏ của người phụ nữ là một cấu trúc xương bao gồm bốn thành phần:
- 2 xương chậu được hình thành từ hồi tràng, đau thần kinh tọa và xương mu;
- xương cùng;
- xương sống.
Tất cả các yếu tố xương này được liên kết với nhau bằng sụn và dây chằng.
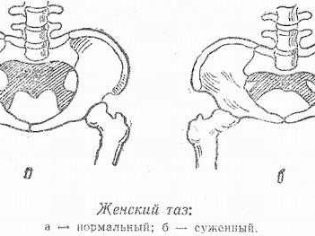
Ở phụ nữ, kích thước và hình dạng của xương chậu không giống với giới tính mạnh hơn. Ở phụ nữ, nó rộng hơn, nhưng có độ sâu ít hơn. Đặc điểm giới tính như vậy được giải thích bởi chức năng sinh sản nữ.
Thu hẹp vùng chậu có điều kiện được chia thành hai loại:
- thu hẹp giải phẫu - kích thước của một hoặc một số xương không tương ứng với kích thước bình thường);
- Thu hẹp lâm sàng (hoặc chức năng) là một khái niệm tương đối mà theo đó kích thước vùng chậu không tương ứng với kích thước của đầu thai nhi.
Ngay cả khi có hẹp hẹp về mặt giải phẫu được chẩn đoán, không phải tất cả các trường hợp đều có khung chậu hẹp trên lâm sàng - ví dụ, nếu thai nhi có trọng lượng tương đối nhỏ, hoặc ngược lại, kích thước xương chậu bình thường về mặt giải phẫu có thể có sự khác biệt về mặt lâm sàng với kích thước lớn của trẻ.
Nguyên nhân gây co
Các lý do cho sự phát triển của bệnh lý này khác nhau tùy thuộc vào loại hẹp: hoặc đó là một khiếm khuyết về mặt giải phẫu, hoặc sự không phù hợp về kích thước của thai nhi so với kích thước của ống sinh.
Các yếu tố sau đây góp phần vào sự hình thành co thắt vùng chậu giải phẫu:
- rối loạn chức năng sinh sản khác nhau;
- bất kỳ kinh nguyệt không đều hoặc quá muộn khi bắt đầu kinh nguyệt;
- mất cân bằng nội tiết tố;
- bệnh truyền nhiễm;
- tập thể dục không cân xứng trong thời thơ ấu hoặc thanh thiếu niên, cũng như một chế độ ăn uống nghèo nàn.
Các yếu tố trên có thể có tác động tiêu cực đến sự hình thành kích thước xương chậu.
Bây giờ chúng ta hãy nói về các bệnh trực tiếp là nguyên nhân của bệnh lý như thu hẹp giải phẫu.
Chúng bao gồm:
- trẻ sơ sinh tình dục (kém phát triển hệ thống sinh sản nữ);
- chậm phát triển tình dục, được kích hoạt bởi các yếu tố khác nhau: rối loạn thần kinh, bệnh di truyền, quá trình tự miễn dịch, bệnh viêm có tính chất truyền nhiễm, khối u tuyến yên, vv;
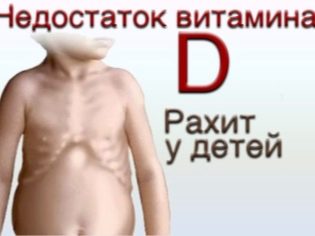
- còi xương (một bệnh chủ yếu ở trẻ sơ sinh liên quan đến việc thiếu vitamin D, dẫn đến thiếu khoáng chất xương);
- nhuyễn xương, do mô xương trở nên quá linh hoạt;
- hình thành xương ác tính;
- các hình thức khác nhau của độ cong cột sống (kyphosis, lordosis, vẹo cột sống);
- vi phạm tính toàn vẹn của xương chậu do chấn thương;
- Bại não;
- đặc điểm bẩm sinh của cấu trúc cơ thể liên quan đến yếu tố di truyền;
- viêm đa cơ;
- exostoses (neoplasm lành tính của xương và sụn, được hình thành trên bề mặt của xương);
- chấn thương khi sinh hoặc thiệt hại gây ra trong thời kỳ tiền sản phát triển;
- tăng tốc (tăng nhanh chiều dài cơ thể, với độ trễ đáng kể trong việc hình thành kích thước xương chậu);
- căng thẳng tâm lý - cảm xúc nghiêm trọng (có thể kích hoạt sự phát triển của rối loạn chức năng bù trừ của cơ thể, do kết quả của một khung chậu có thể hình thành);
- thể thao dữ dội trong thời thơ ấu và thanh thiếu niên;
- vi phạm các quá trình trao đổi chất;
- sản xuất không đủ hoặc quá mức hormone giới tính nữ;
- nội dung quá mức của hormone giới tính nam.
Phòng ngừa hoặc điều trị kịp thời các bệnh lý này làm giảm nguy cơ rối loạn khác nhau trong cấu trúc xương chậu.
Phân loại
Trong y học lâm sàng, có một số phân loại của co thắt vùng chậu giải phẫu. Cái chính dựa trên các đặc điểm hình thái học.
Hãy để chúng tôi kiểm tra các giống hạn chế như vậy nhiều hơn.
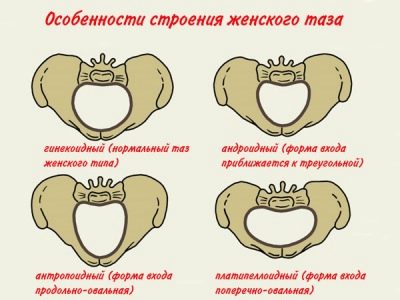
- Loại phụ khoa. Phụ nữ có cấu trúc xương chậu như vậy chiếm hơn một nửa tổng số phụ nữ mang thai. Loại này là một biến thể của định mức. Phụ nữ thuộc loại này có đặc điểm giới tính tươi sáng: eo thon, hông rộng, trọng lượng cơ thể và chiều cao dao động trong mức trung bình.
- Kiểu Android. Loại hẹp bệnh lý này xảy ra ở mọi phụ nữ thứ năm trong chuyển dạ. Từ cái tên, theo trường hợp này, sự hình thành của khung chậu nhỏ xảy ra ở kiểu nam. Nó được đặc trưng bởi sự hiện diện của lối vào hình tam giác và ổ cắm nhỏ hơn một chút. Chủ nhân của một hình dạng xương chậu tương tự là vốn có trong cấu trúc của cơ thể, tương tự như nam giới: eo thon, vai lớn, hông hẹp, v.v.
- Loại hình người. Một tính năng đặc trưng của hạn chế này là kích thước của kích thước trực tiếp của lối vào và kích thước ngang của nhiều hơn các giá trị bình thường. Những bà mẹ tương lai có khuyết điểm tương tự có vóc dáng cao, gầy, hông hẹp và bờ vai đồ sộ.
- Loại thú mỏ vịt. Hình thức co thắt này là ít phổ biến hơn. Trong trường hợp này, khung chậu có hình dạng dẹt từ trên xuống dưới. Ngoài ra sacrum ở đây hơi bị lệch từ phía sau. Phụ nữ bị co thắt kiểu này được đặc trưng bởi sự tăng trưởng và độ mỏng cao. Chúng có cơ bắp phát triển kém và độ đàn hồi da kém.
Các loại Krassovsky
Ngoài cách phân loại này, còn có các loại xương chậu bị hẹp "theo Krassovsky". Các loại sau đây được phân biệt:
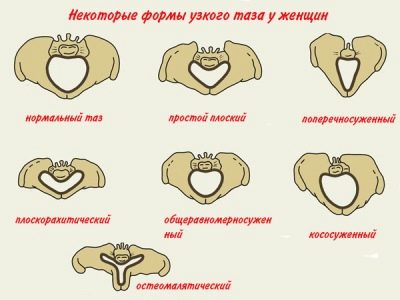
- Tổng quát thống nhất. Hình dạng của xương chậu là bình thường, nhưng tất cả các kích thước của xương được giảm theo tỷ lệ giống nhau khoảng 1,5 cm. Hình thức co thắt này vốn có ở phụ nữ có chiều cao trung bình và vóc dáng bình thường.
- Nón chéo (Robertovsky). Kiểu thu hẹp này được đặc trưng bởi sự rút ngắn kích thước ngang khoảng 1 cm, cũng như giảm hoặc tăng tương đối đường kính thẳng của lối vào. Loại xương chậu này được tìm thấy trong giới tính công bằng, được gấp bởi một loại nam giới, thường mắc chứng tăng huyết áp - tăng sản xuất hormone giới tính nam.
- Xương chậu phẳng. Có các loại sau:
- căn hộ đơn giản - trong trường hợp này có sự giảm kích thước đường kính thẳng và đường kính ngang của lối vào, trái lại, lớn hơn so với chỉ tiêu lâm sàng;
- Flatrakhitichesky - đặc trưng bởi sự thu hẹp đường kính trực tiếp của lối vào và tăng tất cả các đường kính trực tiếp khác, và sacrum trong trường hợp này có hình dạng phẳng;
- Bù đắp (không đối xứng). Sự hình thành của hình thức thu hẹp khá hiếm gặp này xảy ra do các bệnh phải chịu trong thời thơ ấu hoặc thanh thiếu niên hoặc do chấn thương như còi xương, trật khớp hông, gãy xương đùi không chính xác).
- Biến dạng của khối u. Tổn thương xương chậu có thể là do sự xuất hiện của các khối u, xuất tiết, nghĩa là sự phát triển lành tính của mô xương và sụn.
- Hình phễu - Một vi phạm tương tự xảy ra trên nền tảng của một số rối loạn nội tiết tố. Tính năng chính là thu hẹp đầu ra từ trên xuống dưới dưới dạng kênh).
- Nhiễm trùng. Đề cập đến loại phễu. Do sự biến dạng của cột sống, trọng tâm của cơ thể bị dịch chuyển về phía trước một chút.
- Spondylolisthetic. Kích thước trực tiếp của lối vào là không đủ do sự dịch chuyển của đốt sống thắt lưng V từ gốc xương xương.
- Loạn sản xương. Kiểu thu hẹp này được hình thành dần dần ở phụ nữ trong độ tuổi sinh sản. Biến dạng mô xương do xương khớp dẫn đến độ cong rõ rệt của khung chậu. Đầu tiên, cột sống bị ảnh hưởng, sau đó quá trình bệnh lý lan sang xương chậu nhỏ, ngực và tứ chi.
Độ co và đo
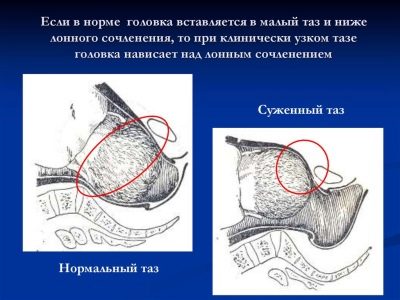
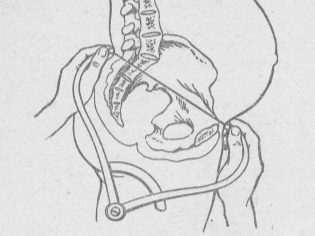
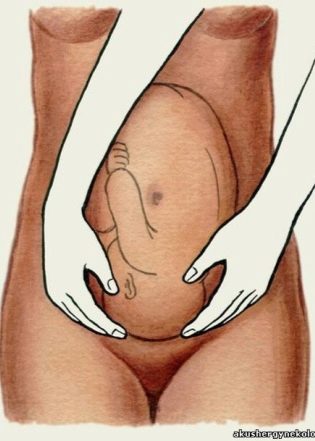
Chẩn đoán của một xương chậu hẹp hẹp được thực hiện bởi một bác sĩ phụ khoa sản khoa dựa trên kết quả đo các thông số sản khoa chính của khung chậu của một phụ nữ mang thai.
Nếu bất kỳ tham số nào trong số này không tương ứng với các chỉ số được các chuyên gia áp dụng cho chỉ tiêu thống kê trung bình, thì điều này sẽ nói về một hình thức thu hẹp nhất định, được coi là bệnh lý.
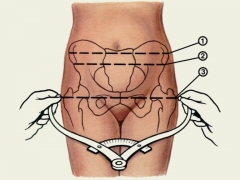
Với một đánh giá khách quan về khung chậu, bác sĩ đo các thông số sau.
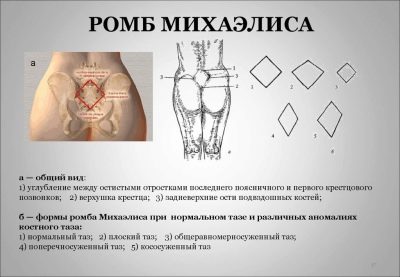
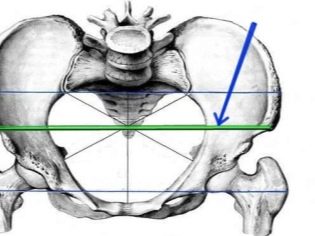
Lumbosacral rhombus hoặc Michaelis rhombus
Khi một người phụ nữ đang đứng, viên kim cương này trở nên rõ ràng ở lưng dưới. Bác sĩ sản khoa đo khoảng cách giữa các điểm cực đối diện của nó. Khoảng cách giữa các điểm dọc trong định mức không được nhỏ hơn 11 cm và giữa chiều ngang - không nhỏ hơn 10 cm.
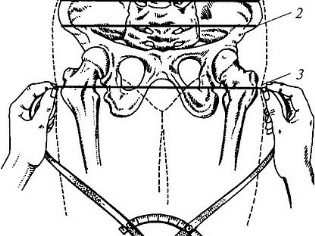
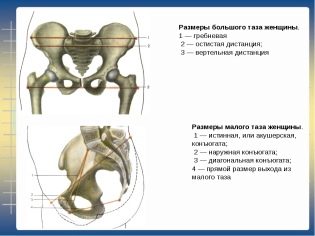
Kích thước xen kẽ
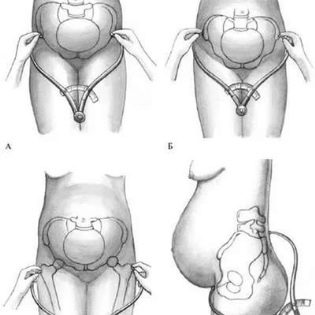
Để xác định chỉ số này, một người phụ nữ phải nằm trên đi văng. Ở vị trí này, bác sĩ sản khoa xác định khoảng cách giữa hai củ của xương chậu. Thông thường, kích thước này phải tối thiểu 25 cm:
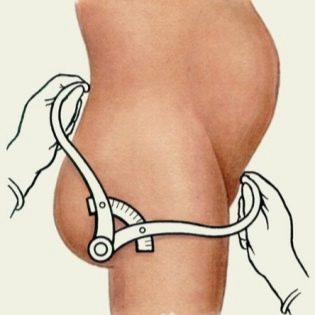
- Khoảng cách tối đa giữa các xương chậu. Đo lường diễn ra trong tư thế nằm ngửa. Khoảng cách giữa các điểm xa nhất trên ilium được xác định. Kích thước này phải ít nhất 28 cm.
- Khoảng cách giữa các xiên lớn. Để thực hiện phép đo, một người phụ nữ phải nằm xuống một chiếc ghế dài và uốn cong chân. Khoảng cách giữa các đầu trên của xương đùi được xác định ở đây. Thông thường, con số này là 30 cm.
Liên hợp bên ngoài
Để xác định chỉ số này, một phụ nữ cần nằm nghiêng, trong khi chân trên phải thẳng và chân dưới phải uốn cong.
Nữ hộ sinh đo khoảng cách giữa đỉnh hình thoi Michaelis và điểm trên gần của giao hưởng xương mu. Thông thường, liên hợp ngoài phải tối thiểu 20 cm.
Liên hợp bên
Đo khi một người phụ nữ nằm nghiêng. Trong trường hợp này, các đầu của tazome được áp dụng cho các điểm trước và sau của vùng trên của Ilium, trái và phải. Thông thường, giá trị này không được nhỏ hơn 14 cm.
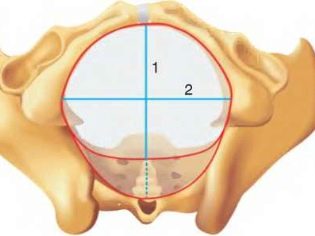
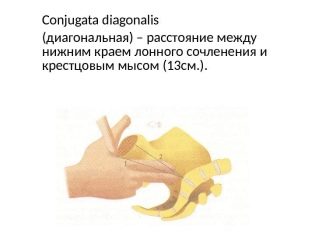
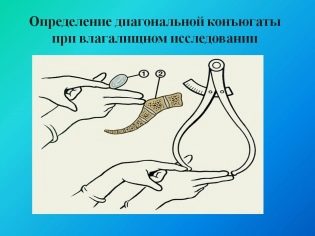
Liên hợp thật
Chỉ số này có thể được đo chỉ trong khi kiểm tra âm đạo. Hiện tại, định nghĩa về liên hợp thực sự là không bắt buộc đối với tất cả các bà mẹ tương lai.Dựa trên số đo của kích thước này, người ta có thể đánh giá mức độ co thắt vùng chậu. Thông thường, liên hợp thực sự phải là 11 cm.
Nếu bất kỳ chỉ số được liệt kê nào không tuân thủ định mức được chấp nhận chung, bác sĩ sản khoa chẩn đoán khung chậu hẹp về mặt giải phẫu cho phụ nữ mang thai. Thống kê chỉ ra rằng nhiều loại hẹp khác nhau xảy ra ở 10% phụ nữ đã đăng ký mang thai.
Như đã đề cập, mức độ thu hẹp có thể được xác định bằng cách thay đổi các liên hợp thực sự. Chuyên gia phân biệt vài độ co thắt vùng chậu (tùy thuộc vào kích thước ngắn như thế nào), được hiển thị dưới đây:
- 1 độ - IP = 10 cm;
- 2 độ - IP = 8,5 - 9,9 cm;
- 3 độ - IP = 5 - 8.4 cm;
- 4 độ - IP = dưới 5 cm.
Trong thực hành lâm sàng, việc hạn chế 1 và 2 độ được coi là có điều kiện, vì không có gì đảm bảo rằng sự sai lệch bệnh lý như vậy sẽ gây khó khăn khi mang thai hoặc khi sinh con.
Thu hẹp độ 3 và 4 là một hiện tượng không thường xuyên trong thực hành sản khoa, thường thấy ở những phụ nữ bị chấn thương nghiêm trọng hoặc các bệnh về hệ thống cơ xương.
Chẩn đoán
Việc đánh giá xương chậu của một phụ nữ mang thai được thực hiện vào ngày đăng ký tại phòng khám thai. Để xác định các vi phạm có thể có của cấu trúc bình thường của khung chậu, Bác sĩ phụ khoa nên tiến hành các thủ tục chẩn đoán sau:
- lịch sử tham gia;
- Kiểm tra khách quan của bệnh nhân, bao gồm nhân trắc học, kiểm tra, đo kích thước vùng chậu và nếu cần thiết, kiểm tra âm đạo.
Trong trường hợp đặc biệt, bác sĩ chuyên khoa có thể sử dụng các phương pháp chẩn đoán bổ sung, bao gồm siêu âm và nhiễu xạ tia X.
Trong quá trình dùng thuốc anamnesis, cần phải chú ý đến các bệnh và điều kiện sống mà người phụ nữ phải chịu trong thời thơ ấu và thanh thiếu niên. Thông tin này có thể chỉ ra nguyên nhân của sự vi phạm cấu trúc xương chậu.
Ngoài ra, bác sĩ phụ khoa có thể nhận được thông tin sẽ rất hữu ích để quản lý thai kỳ này - ví dụ, khi phụ nữ có chu kỳ kinh nguyệt, vì các lần sinh trước đã diễn ra, chúng rất phức tạp bởi bất kỳ bệnh lý nào, dẫn đến, v.v.
Một nghiên cứu khách quan của một phụ nữ mang thai bắt đầu bằng một cuộc kiểm tra bên ngoài. Các chuyên gia thu hút sự chú ý đến hiến pháp của cơ thể. Có một số tiêu chí có điều kiện cho các đặc điểm nhân trắc học của bệnh nhân, có thể chỉ ra sự co thắt có thể xảy ra. Trong số đó là:
- tầm vóc ngắn (dưới 160 cm);
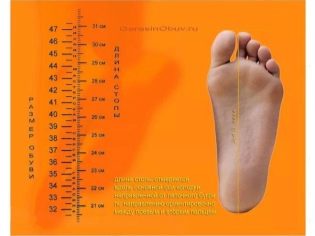
- kích thước bàn chân nhỏ (dưới 36);
- ngón trỏ ngắn hơn 8 cm và chiều dài của bàn chải nhỏ hơn 16 cm;
- chu vi hông dưới 85 cm;
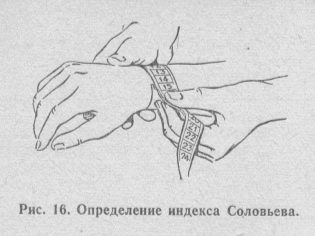
- Chỉ số Solov'ev - đo chu vi cổ tay ở mức độ lồi cầu nổi bật của cẳng tay. Đánh giá con số này, một chuyên gia có thể đánh giá mức độ dày của xương. Thông thường, chỉ số Solovyov nên là 14,5-15 cm;
- Các dấu hiệu bên ngoài của hyperandrogenism: lông trên cơ thể quá mức, cũng như sự phát triển của tóc kiểu nam, hông và eo không được nhấn mạnh, vai và cổ rộng, ngực nhỏ, v.v.
Ngoài ra, bác sĩ phụ khoa có thể được kiểm tra bụng, hình dạng của nó cũng có thể chỉ ra một số sai lệch so với định mức.
Bác sĩ nên chú ý đến bản chất của dáng đi, những thay đổi có thể chỉ ra các loại rối loạn khác nhau trong hệ thống vận động của một phụ nữ mang thai.
Một vai trò quan trọng trong việc thiết lập chẩn đoán là đo kích thước cơ bản của nó với sự trợ giúp của một thiết bị đặc biệt - tazome. Theo thiết kế của nó, nó giống như một chiếc la bàn có đầu tròn và được sử dụng riêng trong sản khoa.
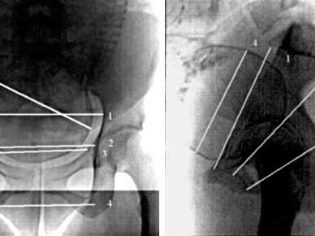
Roentgenopelviometry được thực hiện vì lý do đặc biệt tại thời điểm không sớm hơn 37 tuần của thai kỳ. Ngoài ra, nghiên cứu chẩn đoán này có thể được thực hiện trong khi sinh.
Phép đo bằng tia X cho phép xác định hình thái của các thành chậu, hình dạng của lối vào, mức độ nghiêng của các thành chậu, các đặc điểm cấu trúc và vị trí của xương ischial và độ cong của xương cùng. Ngoài ra, một phương pháp chẩn đoán dụng cụ tương tự cho phép tính toán tất cả các đường kính vùng chậu, phát hiện sự hiện diện của các khối u, xác định kích thước của đầu bé và vị trí không gian của nó.
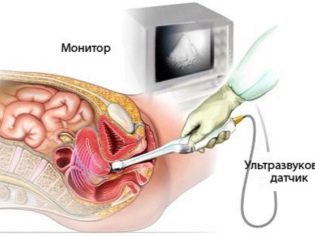
Sử dụng siêu âm, bạn có thể tính toán giá trị của các liên hợp thực, vị trí và kích thước của đầu thai nhi, cũng như bản chất của việc đưa nó vào lối vào.
Sử dụng đầu dò xuyên âm giúp đo được tất cả các đường kính vùng chậu của người phụ nữ.
Chiến thuật mang thai
Nếu một xương chậu hẹp được chẩn đoán cho một phụ nữ mang thai, hành động tiếp theo của bác sĩ mang thai đề nghị các biện pháp sau đây.
Với sự thu hẹp được thiết lập, cơ chế sinh nở được xác định có tính đến mức độ thu hẹp và kích thước của thai nhi. Thông thường, các bác sĩ thích chơi nó an toàn và chọn mổ lấy thai trong trường hợp này.
Xem xét thực tế rằng phụ nữ bị co thắt vùng chậu khá thường sinh con trước ngày sinh dự định, Nên nhập viện một bệnh nhân như vậy trước để tránh sự phát triển của các biến chứng khác nhau.
Sinh con theo cách tự nhiên được chấp nhận đối với phụ nữ chuyển dạ với 1 độ hẹp và với khối lượng thai nhi không quá 3 kg 500g.
Trong tất cả các trường hợp khác, các bác sĩ phụ khoa, dựa trên kinh nghiệm lâm sàng, không khuyên phụ nữ sinh con một cách độc lập. Do đó, các khuyến nghị khẩn cấp của họ sẽ được liên kết với việc sinh mổ theo kế hoạch sau khi thai nhi đạt được sự phát triển thai kỳ bình thường. Chiến thuật này giúp giảm đáng kể nguy cơ tổn thương nghiêm trọng đến kênh sinh của người phụ nữ và làm tổn thương thai nhi trong quá trình sinh nở tự nhiên.
Đọc thêm về kích thước của xương chậu nữ trong video tiếp theo.