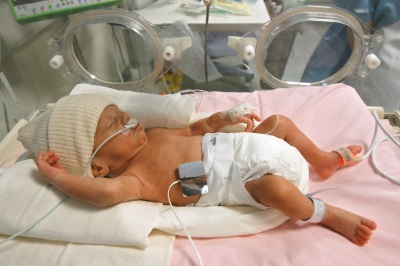
Loạn sản phế quản phổi ở trẻ sinh non
Trong số tất cả các bệnh lý ở trẻ em được sinh ra trước thời gian chỉ định, đặc biệt là có vấn đề về hô hấp. Họ được chẩn đoán ở 30-80% trẻ sinh non. Khi họ được điều trị, họ sử dụng oxy, điều này gây ra sự xuất hiện của một bệnh lý khác - loạn sản phế quản phổi (BPD).
Lý do
Tần suất cao của các vấn đề với hệ hô hấp ở trẻ sinh non là do những em bé này không có thời gian để trưởng thành hệ thống chất hoạt động bề mặt. TCác chất bao phủ phế nang của phổi từ bên trong và ngăn chúng dính lại với nhau trong khi hết hạn là gì? Chúng bắt đầu hình thành trong phổi của thai nhi từ 20 tuần 24 tuần thai, nhưng hoàn toàn che phủ phế nang chỉ sau 35 tuần36. Trong quá trình sinh nở, chất hoạt động bề mặt được tổng hợp đặc biệt tích cực, do đó phổi của trẻ sơ sinh ngay lập tức được đưa ra ngoài và em bé bắt đầu thở.
Ở trẻ sinh non, chất hoạt động bề mặt như vậy là không đủ, và nhiều bệnh lý (ngạt khi chuyển dạ, tiểu đường ở phụ nữ mang thai, thiếu oxy mãn tính của thai nhi trong thời kỳ mang thai và những người khác) ức chế sự hình thành của nó. Nếu em bé bị nhiễm trùng đường hô hấp, chất hoạt động bề mặt bị phá hủy và bất hoạt.
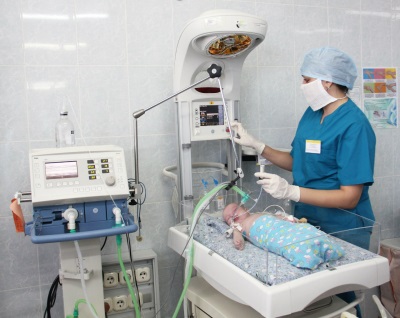
Do đó, phế nang không bị nứt và sụp đổ đủ, gây tổn thương phổi và suy giảm trao đổi khí. Để ngăn ngừa những vấn đề như vậy ngay sau khi sinh, trẻ sơ sinh được hô hấp nhân tạo (ALV). Một biến chứng của thủ tục này, trong đó oxy được sử dụng ở nồng độ cao, là chứng loạn sản phế quản phổi.
Ngoài sự trưởng thành không đủ của phổi ở trẻ sinh non và tác dụng độc hại của oxy, các yếu tố kích thích bệnh BPD là:
- Barotrauma của mô phổi trong thở máy.
- Quản lý chất hoạt động bề mặt không đúng cách.
- Di truyền
- Nuốt phải các tác nhân truyền nhiễm vào phổi, trong đó những tác nhân chính được gọi là chlamydia, ureaplasma, cytomegalovirus, mycoplasma và pneumocystis. Tác nhân gây bệnh có thể xâm nhập vào cơ thể em bé trong tử cung hoặc là kết quả của việc đặt ống nội khí quản.
- Phù phổi, có thể được gây ra bởi cả hai vấn đề với việc loại bỏ chất lỏng từ cơ thể của em bé, và lượng dịch truyền tĩnh mạch quá mức.
- Tăng huyết áp phổi, thường gây ra bởi dị tật tim.
- Khát vọng nội dung dạ dày do trào ngược dạ dày thực quản khi thở máy.
- Thiếu vitamin E và A.
Triệu chứng
Bệnh biểu hiện sau khi ngắt kết nối em bé với máy thở. Nhịp thở của trẻ tăng (lên tới 60 - 100 lần mỗi phút), mặt em bé chuyển sang màu xanh, xuất hiện tiếng ho, trong khi thở, các khoảng giữa các xương sườn được rút ra, tiếng thở ra dài hơn, tiếng huýt sáo vang lên trong khi thở.
Nếu bệnh nặng, trẻ có thể được loại bỏ khỏi thiết bị, vì ngay lập tức bé bị ngạt thở.
Chẩn đoán
Để phát hiện chứng loạn sản phế quản phổi ở trẻ sơ sinh non tháng, cần phải tính đến:
- Dữ liệu của Anamnesis - ở giai đoạn nào của thai kỳ em bé được sinh ra và với trọng lượng là gì, sự thông thoáng, thời gian của nó là gì, có phụ thuộc oxy hay không.
- Biểu hiện lâm sàng.
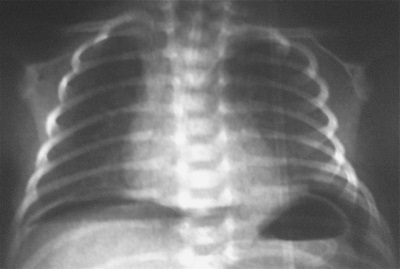
- Kết quả kiểm tra và phân tích tia X trong khí, cũng như chụp cắt lớp vi tính ngực.
Biểu mẫu BPD
Tùy thuộc vào mức độ nghiêm trọng và nhu cầu của em bé trong oxy, chúng giải phóng:
- Loạn sản phế quản nhẹ - nhịp hô hấp lên đến 60, thở khi nghỉ ngơi không nhanh, khó thở nhẹ và các triệu chứng co thắt phế quản xảy ra khi bị nhiễm trùng đường hô hấp.
- BPD vừa phải - nhịp hô hấp 60-80, tăng khi khóc và cho ăn, khó thở vừa phải, rales khô được xác định khi thở ra, nếu nhiễm trùng được gắn vào, tắc nghẽn tăng.
- Hình thức nghiêm trọng - nhịp hô hấp là hơn 80 ngay cả khi nghỉ ngơi, các triệu chứng tắc nghẽn phế quản được phát âm, trẻ bị tụt lại phía sau trong phát triển thể chất, có nhiều biến chứng của phổi và tim.
Trong quá trình bệnh có những giai đoạn trầm trọng, được thay thế bằng thời kỳ thuyên giảm.
Các giai đoạn của BPD
- Giai đoạn đầu của bệnh bắt đầu vào ngày thứ hai hoặc thứ ba của cuộc đời bé con. Nó được biểu hiện bằng khó thở, nhịp tim nhanh, da xanh, ho khan, thở nhanh.
- Từ ngày thứ tư đến ngày thứ mười của cuộc đời, giai đoạn thứ hai của bệnh phát triển, trong đó biểu mô của phế nang sụp đổ, phù nề xuất hiện trong mô phổi.
- Giai đoạn thứ ba của bệnh bắt đầu với 10 ngày của cuộc đời và trung bình kéo dài đến 20 ngày. Khi nó xảy ra, thiệt hại cho các tiểu phế quản
- Từ 21 ngày của cuộc đời, giai đoạn thứ tư phát triển, trong đó trong phổi có những vùng mô phổi bị xẹp xuống, cũng như khí phế thũng phát triển. Kết quả là, đứa trẻ phát triển một bệnh tắc nghẽn mãn tính.
Điều trị
Trong điều trị BPD được sử dụng:
- Liệu pháp oxy. Mặc dù bệnh được kích thích bằng thở máy, nhưng một đứa trẻ mắc chứng loạn sản thường cần được cung cấp oxy lâu dài. Với phương pháp điều trị này, nồng độ oxy và áp suất trong thiết bị càng giảm càng tốt. Ngoài ra, hãy nhớ kiểm soát lượng oxy trong máu bé.
- Liệu pháp ăn kiêng. Em bé nên nhận thức ăn ở mức 120-140 kcal cho mỗi kg cân nặng mỗi ngày. Nếu tình trạng của em bé nghiêm trọng, các dung dịch dinh dưỡng (nhũ tương chất béo và axit amin) được tiêm tĩnh mạch hoặc qua đầu dò. Chất lỏng được cung cấp ở mức độ vừa phải (lên đến 120 ml mỗi kg trọng lượng cơ thể mỗi ngày) để loại bỏ nguy cơ phù phổi.
- Chế độ. Em bé được cung cấp với hòa bình và nhiệt độ không khí tối ưu.
- Thuốc. Trẻ bị BPD được dùng thuốc lợi tiểu (chúng ngăn ngừa phù phổi), kháng sinh (ngăn ngừa hoặc loại bỏ nhiễm trùng), glucocorticoids (giảm viêm), thuốc giãn phế quản (cải thiện độ bền của phế quản), sản phẩm tim, vitamin E và A.
Hậu quả và biến chứng có thể xảy ra
Với bệnh vừa và nhẹ, tình trạng của trẻ chậm (trong vòng 6-12 tháng) được cải thiện, mặc dù BPD xảy ra với các đợt trầm trọng khá thường xuyên. Loạn sản nặng trong 20% trường hợp dẫn đến cái chết của em bé. Ở những em bé còn sống, bệnh kéo dài trong nhiều tháng và có thể giúp cải thiện lâm sàng.
Trong một phần của trẻ sinh non, chẩn đoán vẫn còn cho cuộc sống và gây ra khuyết tật.
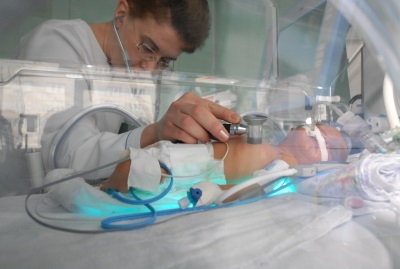
Các biến chứng thường gặp của BPD là:
- Sự hình thành của sự chọn lọc, đó là các phần rơi của mô phổi.
- Sự xuất hiện của tim phổi. Vì vậy, được gọi là những thay đổi trong các mạch của phổi gây ra bởi những thay đổi trong tâm thất phải.
- Sự phát triển của suy tim liên quan đến một trái tim mở rộng.
- Hình thành suy hô hấp mãn tính, trong đó trẻ bắt buộc phải cung cấp thêm oxy sau khi xuất viện tại nhà.
- Sự phát triển của nhiễm trùng phế quản và viêm phổi. Chúng đặc biệt nguy hiểm đối với trẻ dưới 5-6 tuổi, vì thường dẫn đến tử vong.
- Sự xuất hiện của hen phế quản.
- Tăng nguy cơ hội chứng đột tử ở trẻ sơ sinh do thường xuyên và kéo dài ngưng thở.
- Huyết áp tăng.Thường được chẩn đoán ở trẻ năm đầu đời và thường được điều trị thành công bằng thuốc hạ huyết áp.
- Chậm phát triển. Ở trẻ sơ sinh, tỷ lệ tăng cân thấp, chậm phát triển và chậm phát triển thần kinh do tổn thương não trong thời kỳ thiếu oxy được ghi nhận.
- Sự xuất hiện của thiếu máu.
Phòng chống
Các biện pháp phòng ngừa quan trọng nhất đối với bệnh BPD là phòng ngừa sinh non và chăm sóc sinh non đúng cách. Một người phụ nữ mong có con nên:
- Điều trị kịp thời các bệnh mãn tính.
- Ăn uống tốt.
- Để loại trừ hút thuốc và rượu.
- Tránh gắng sức nặng.
- Cung cấp hòa bình tâm lý tình cảm.

Nếu có mối đe dọa sinh non, người mẹ tương lai được chỉ định glucocorticoids để đẩy nhanh quá trình tổng hợp chất hoạt động bề mặt và sự trưởng thành nhanh hơn của phế nang trong phổi thai nhi.
Em bé được sinh ra trước thời hạn nên:
- Tiến hành hồi sức.
- Giới thiệu chất hoạt động bề mặt.
- Tiến hành hợp lý thông gió cơ học.
- Cung cấp dinh dưỡng tốt.
- Nếu nhiễm trùng xảy ra, kê toa một liệu pháp kháng sinh hợp lý.
- Hạn chế việc đưa chất lỏng qua tĩnh mạch.