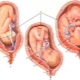
Tại sao việc trình bày vùng chậu của thai nhi được coi là nguy hiểm, nguyên nhân gây ra nó và quá trình sinh nở diễn ra như thế nào?
Khoảng 6% phụ nữ mang thai tại thời điểm siêu âm tiếp theo họ nghe thấy một kết luận đáng báo động - thuyết trình về khung chậu. Rõ ràng là tất cả những gì thiên nhiên đã cung cấp cho các mảnh vụn trong tử cung của người mẹ một vị trí tự nhiên hơn của cơ thể - đầu cúi xuống. Tiến về phía trước dễ dàng hơn để di chuyển qua kênh sinh, để được sinh ra trong thế giới này, cụ thể là previa không đe dọa các biến chứng.
Và phải làm gì với những người có con quyết định định cư khác? Có phải trình bày vùng chậu luôn là một chỉ định cho mổ lấy thai? Làm thế nào là nguy hiểm và có thể buộc trẻ thay đổi vị trí của cơ thể? Chúng tôi sẽ cố gắng trả lời tất cả những câu hỏi này đầy đủ nhất có thể trong tài liệu này.
Nó là cái gì
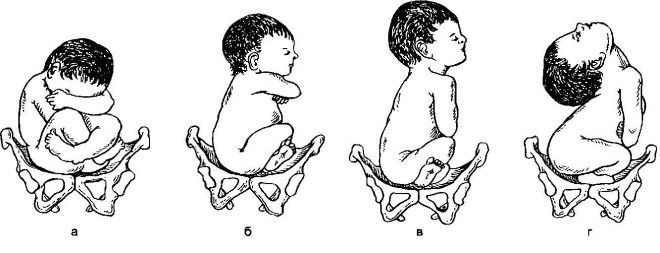
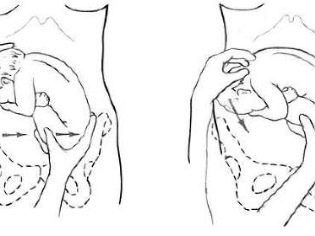
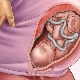
Biểu hiện vùng chậu được gọi là vị trí bất thường của thai nhi trong khoang tử cung, trong đó không phải là đầu của thai nhi, mà là mông hoặc chi dưới đang đối diện với lối ra vào vùng chậu. Đầu nằm ở đáy tử cung. Bé thực sự đang ngồi.
Trình bày vùng chậu đề cập đến các điều kiện bệnh lý của thai kỳ, sự ra đời của nó cũng được coi là bệnh lý. Không có gì tự nhiên trong sự sắp xếp của trái cây. Tuy nhiên, khoảng 4 - 6% tất cả các trường hợp mang thai xảy ra trong bối cảnh xuất hiện vùng chậu của thai nhi.
Đối với các bác sĩ sản khoa, mỗi trường hợp như vậy là một thử nghiệm thực sự về tính chuyên nghiệp. Tiến hành mang thai ở vị trí xương chậu của em bé, cũng như sinh con tại vị trí này, vụn bánh đòi hỏi nhiều kinh nghiệm và kiến thức từ các nhân viên y tế.
Trong sản khoa hiện đại, người ta thường cho rằng một người phụ nữ có con nằm ngửa có một ca sinh mổ. Nhưng bạn nên biết rằng có một giải pháp thay thế cho phẫu thuật - sinh con tự nhiên. Với biểu hiện vùng chậu, nguy cơ biến chứng khi sinh con cao hơn, nhưng một bác sĩ có kinh nghiệm và được đào tạo tốt có thể tiến hành quá trình sinh nở thành công. Em bé sẽ tự nhiên được sinh ra với đôi chân hướng về phía trước.
Lượt xem
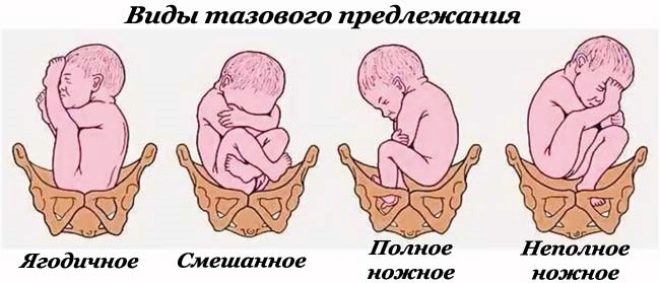
Khái niệm "trình bày vùng chậu" rộng hơn các bà mẹ tương lai nghĩ. Một bác sĩ có kinh nghiệm là không đủ để biết đầu của em bé ở đâu, anh ta cần phải làm rõ phần nào của nửa dưới của cơ thể nằm trong mối quan hệ với khung chậu nhỏ. Do đó, tất cả các bài trình bày về khung chậu là phân loại khá rõ ràng và dễ hiểu.
Mông
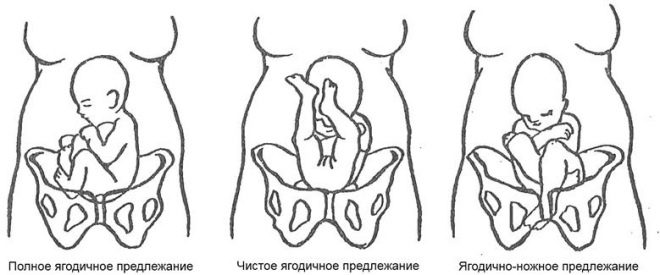
Đến lối ra của xương chậu ở vị trí này, em bé liền kề mông. Trình bày gluteal có thể không đầy đủ, chỉ có mông tiếp giáp với lối ra của tử cung, và chân được uốn cong ở khớp hông và kéo dài dọc theo cơ thể để gót chân ở ngay mặt của trẻ. Ngoài ra, việc trình bày mông có thể được trộn lẫn (kết hợp) hoặc hoàn thành, trong đó linh mục phù hợp với chân, em bé như thể ngồi xổm.
Không đầy đủ (độc quyền trình bày mông) xảy ra trong 75% các trường hợp của tất cả các bài thuyết trình vùng chậu. Mỗi trường hợp thứ năm đề cập đến một bài thuyết trình đầy đủ hoặc kết hợp (hỗn hợp).
Chân
Khái niệm này đề cập đến vị trí của chân của thai nhi từ tử cung. Chân trước là mông ít phổ biến hơn nhiều. Với tư thế chân đầy đủ, cả hai chân, hơi cong ở đầu gối, được gắn vào lối ra vào xương chậu. Nhưng một bức tranh như vậy - khá hiếm. Trình bày bàn đạp không đầy đủ thường được quan sát, trong đó một chân ép vào lối ra của tử cung, trong khi chân còn lại bị uốn cong ở đầu gối và khớp hông và ở mức độ cao hơn đáng kể so với đầu tiên.
Cũng có những đứa trẻ sáng tạo như vậy, được đặt ở lối ra vào xương chậu nhỏ bằng đầu gối của chúng. Đây cũng là một biến thể của cách trình bày chân - đầu gối. Với nó, em bé không uốn cong chân trong khớp hông, mà uốn cong chúng ở khớp gối, trông như thể em bé đang quỳ trong bụng mẹ và cả hai đầu gối được ấn vào lối ra vào xương chậu.
Các lựa chọn cho việc trình bày bàn chân được coi là nguy hiểm nhất theo quan điểm về sự phát triển của các biến chứng trong khi sinh.
Nguy cơ và rủi ro
Biểu hiện vùng chậu trong chuyển dạ là nguy hiểm do sự phát triển của các biến chứng nặng. Nước có thể được đổ ra sớm, cùng với đó là mất dây rốn, các bộ phận của nó và thậm chí các bộ phận của cơ thể của thai nhi. Thông thường, phụ nữ phát triển sự yếu kém của lực lượng lao động khi các cơn co thắt không dẫn đến việc mở cổ tử cung. Thông thường sự ra đời của một đứa trẻ với xương chậu và chân hướng về phía trước dẫn đến tình trạng thiếu oxy cấp tính, cái chết của em bé, những thay đổi không thể đảo ngược trong hệ thống thần kinh trung ương.
Trong quá trình sinh con, bé có thể vứt lại tay cầm, cằm. Thứ hai là sự phát triển nguy hiểm nhất của việc vô hiệu hóa chấn thương khi sinh liên quan đến gãy xương, di lệch các đốt sống cổ, não và tủy sống. Đối với những bà mẹ sinh con như vậy rất nguy hiểm do vỡ cổ tử cung, âm đạo, xảy ra chảy máu nghiêm trọng.
Đối với một đứa trẻ, hậu quả của việc trình bày vùng chậu có thể khá khó chịu - đó là trật khớp háng bẩm sinh, bệnh lý của đường tiêu hóa, thận và hệ tiết niệu, chấn thương và phát triển bại não.
Tuy nhiên, những nguy hiểm không chỉ ẩn giấu khi sinh con mà còn cả khi mang thai. Trong nửa đầu của thời kỳ mang thai, biểu hiện khung chậu của thai nhi làm tăng khả năng sảy thai, thiếu oxy và nguy cơ phát triển tiền sản giật sớm cũng được coi là tăng. Trong nửa sau của thai kỳ, người phụ nữ có con nhỏ bị đe dọa chuyển dạ sớm, tiền sản giật, bao gồm cả tình trạng vỡ nhau thai nghiêm trọng, sớm.
Phụ nữ có biểu hiện khung chậu của thai nhi lên 60% làm tăng nguy cơ phát triển tình trạng thiếu nhau thai và suy dinh dưỡng sau đó của thai nhi. Trong tình trạng thiếu chất dinh dưỡng, vitamin và oxy, em bé không đủ khỏe và nhanh chóng phát triển hệ thống thần kinh và tiêu hóa, có vấn đề với hệ thống nội tiết và công việc của tim và mạch máu.
Từ 34 đến 35 tuần của thai kỳ, nếu đứa trẻ không chuyển sang vị trí đầu, tốc độ phát triển của các cấu trúc của tủy não chậm lại, dẫn đến sự phá vỡ tuyến yên, vỏ thượng thận. Những thay đổi tiêu cực ở một đứa trẻ chiếm vị trí sai trong không gian cũng xảy ra ở khu vực bộ phận sinh dục - xuất hiện và xuất huyết, và sau đó hội chứng buồng trứng của cô gái có thể xuất hiện, và cậu bé oligozoospermia hoặc azoospermia. Trong số những đứa trẻ bị khuyết tật tim bẩm sinh, có khá nhiều người đã trải qua chín tháng đầu tiên và chiến lợi phẩm.
Trong số các trường hợp bẩm sinh về các bệnh của hệ thống cơ xương khớp, khoảng 40% là do nguyên nhân như biểu hiện vùng chậu của thai nhi trong thai kỳ.
Lý do
Các bác sĩ và các nhà khoa học là những cơ chế hoàn toàn không thể hiểu được cho sự phát triển của bệnh lý, thật khó để giải thích tại sao đứa trẻ, người được cho là tự nhiên, lại chiếm một vị trí khác, không thuận tiện cho anh ta hoặc cho mẹ anh ta. Do đó, không phải là thông lệ để nói về lý do như vậy, thay vào đó, đây là những điều kiện tiên quyết để trình bày vùng chậu. Và chúng có thể rất đa dạng.
Bệnh lý tử cung và khung chậu
Tiền đề này được coi là phổ biến nhất. Các khối u, u xơ tử cung, khung chậu hẹp và sự hiện diện của các vết sẹo sau phẫu thuật trên tử cung có thể can thiệp vào vị trí đầu chính xác của em bé. Rất thường xuyên, điều kiện tiên quyết là đặc điểm giải phẫu của một người phụ nữ cụ thể - tử cung hai sừng hoặc hình yên ngựa. Tăng khối lượng cơ tử cung cũng tạo ra nguy cơ em bé sẽ đảm nhận một vị trí cơ thể bất thường.
Thông thường những phụ nữ đã sinh ra tỷ lệ mắc bệnh vùng chậu thường sinh con - hệ thống cơ tử cung bị suy yếu, kéo dài ra, nó không thể đảm bảo sự cố định đáng tin cậy của thai nhi. Thông thường phụ nữ phải đối mặt với việc trình bày khung chậu của em bé, người đã phá thai nhiều lần trước đó, thường trải qua việc nạo tử cung. Đứa trẻ theo bản năng cố gắng chiếm một vị trí trong đó đầu của nó sẽ ở phần tử cung nơi co thắt xảy ra ít thường xuyên hơn. Đối với những phụ nữ đã phá thai nhiều lần, phần này là đáy tử cung. Phân khúc thấp hơn của nó là căng thẳng.
Bệnh lý thai nhi
Khá thường xuyên trong bài thuyết trình về khung chậu là những đứa trẻ có bất thường về nhiễm sắc thể và dị tật. Vì vậy, theo thống kê, có tới 90% trẻ sơ sinh bị microcephaly (giảm thể tích não), chứng não (không có não) và tràn dịch não (giọt não) trong bụng mẹ được đặt lên đầu.
Biểu hiện vùng chậu thường là đặc trưng của một trong hai cặp song sinh, nếu mang thai là nhiều và trong trường hợp này, vị trí của đứa trẻ trong tử cung có thể không liên quan đến bất kỳ bệnh lý nào của nó.
Đôi khi vị trí sai của cơ thể so với lối ra vào xương chậu nhỏ là dấu hiệu gián tiếp của các vấn đề với bộ máy tiền đình ở trẻ.
Lượng nước ối
Với polyhydramnios, thai nhi có nhiều chỗ hơn cho các cuộc đảo chính, nhào lộn và nhào lộn. Và điều này đôi khi ảnh hưởng đến việc em bé lấy sai vị trí của cơ thể bên trong không gian tử cung. Với việc thiếu nước, ngược lại, việc di chuyển của trẻ rất khó khăn và rất khó để lăn vào đúng vị trí.
Dây rốn và nhau thai
Một dây rốn ngắn hạn chế cử động của em bé, và quá dài thường không chỉ kết hợp với biểu hiện vùng chậu của thai nhi, mà còn gây vướng víu quanh cổ hoặc tay chân. Vị trí bệnh lý của nhau thai cũng là một điều kiện tiên quyết để trình bày vùng chậu - đó là một câu hỏi về nhau thai hoặc vị trí thấp của nó.
Di truyền
Các bác sĩ sản khoa từ lâu đã nhận thấy rằng hầu hết các biểu hiện ở vùng chậu của em bé phát triển ở những phụ nữ mang thai, những người được sinh ra trong vùng chậu hoặc toàn bộ thai kỳ của người mẹ đều ở vị trí này.
Công bằng cần lưu ý rằng những lý do trên không phải lúc nào cũng giải thích thực tế này. Đôi khi trình bày vùng chậu được cố định trong các mảnh vụn, không có bất kỳ điều kiện tiên quyết nào. Không phải tất cả các trường hợp trình bày khung chậu hoặc xiên đều có thể được giải thích, vì không phải lúc nào cũng có thể hiểu tại sao em bé, ngẩng đầu lên, chỉ vài giờ trước khi sinh đột nhiên không thể và chuyển sang giai đoạn đầu. Điều này là hiếm, nhưng có đủ các ví dụ như vậy trong sản khoa và phụ khoa.
Chẩn đoán
Cho đến khi siêu âm sàng lọc theo lịch trình thứ ba, hay đúng hơn, lên đến 32-34 tuần tuổi thai, vị trí của thai nhi không có vai trò chẩn đoán lớn, vì em bé vẫn có không gian trống trong tử cung để thay đổi vị trí một cách tự nhiên. Do đó, việc chẩn đoán biểu hiện vùng chậu vào một ngày sớm hơn không được xem xét, nó chỉ là một tuyên bố thực tế. Bác sĩ mô tả vị trí của thai nhi, trong đó anh ta bị "bắt" trong khi siêu âm.
Sau 34 tuần, tỷ lệ đảo chính giảm xuống các giá trị không đáng kể. Đó là vào tuần 32-34, biểu hiện vùng chậu nghe giống như một chẩn đoán. Các chiến thuật giám sát một phụ nữ mang thai đang thay đổi, vấn đề về phương thức sinh nở được giải quyết trước.
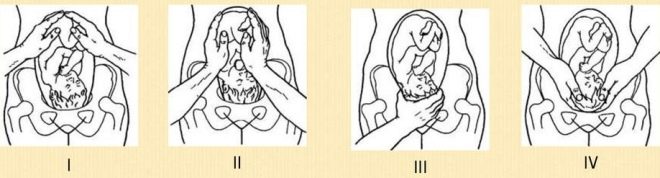
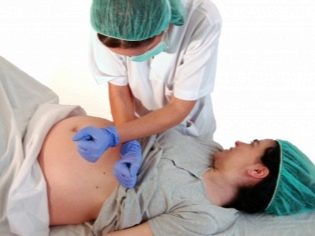
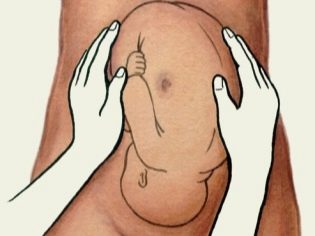
Vị trí xương chậu của em bé được xác định đầu tiên bởi bác sĩ sản khoa. Đối với điều này, ông sử dụng phương pháp được gọi là Leopold.Chiều cao của sàn tử cung vượt quá định mức, thăm dò bàn tay của bác sĩ thông qua thành bụng trước của người mẹ tương lai được xác định bởi một yếu tố tròn, khá di động, hơi dịch sang phải hoặc trái của đường giữa đi qua rốn. Đây là đầu bé. Để loại bỏ sai lầm, bác sĩ sản khoa sử dụng các phương pháp phụ trợ: phần dưới của bụng được sờ nắn, nếu đó là linh mục, thì nó không có khả năng di chuyển. Cũng lắng nghe nhịp tim của em bé. Một trái tim nhỏ bé với vị trí xương chậu thường đập phía trên rốn của mẹ, hơi ở bên phải hoặc hơi ở bên trái của nó.
Theo vị trí của nhịp tim, một người phụ nữ có thể xác định cách trình bày của em bé và độc lập, bằng cách sử dụng máy đo điện thoại. Các điểm và cú đá của em bé, ngẩng đầu lên, cảm thấy đau đớn và sờ thấy nhiều hơn ở vùng bụng dưới, gần như phía trên xương mu.
Khi kiểm tra âm đạo, chẩn đoán giả định được làm rõ. Thông qua phần trước của âm đạo trước, bác sĩ xác định phần trình bày mềm hơn. Đầu, nếu vị trí của thai nhi của đầu, rắn chắc hơn và dày đặc hơn khi chạm vào.
Sau khi kiểm tra bác sĩ phụ khoa, người phụ nữ sẽ được đề nghị trải qua kiểm tra siêu âm, trong đó sẽ đặt mọi thứ vào vị trí của nó. Siêu âm sẽ xác định không chỉ vị trí của em bé, mà còn cả các sắc thái quan trọng khi sinh - liệu đầu của nó có bị đứt, vướng dây, trọng lượng cơ thể ước tính của em bé, có bệnh lý phát triển hay không, chính xác là nhau thai.
Các góc mở rộng của đầu với giá trị lớn nhất. Nếu nó không được chăm sóc và đứa trẻ dường như đang nhìn lên, thì không thể nói về việc sinh con độc lập, bởi vì những rủi ro quá lớn đến nỗi, khi đi qua đường sinh dục, em bé sẽ bị chấn thương cột sống nghiêm trọng.
Khi thực tế là em bé nằm không đúng cách được đặt trên siêu âm, cần phải thực hiện siêu âm với một doppler, cũng như CTG, để có tất cả các dữ liệu về các vi phạm có thể xảy ra trong tình trạng của trẻ do thiếu oxy.
Chỉ sau khi kết thúc kiểm tra, bác sĩ mới có thể đưa ra câu trả lời thấu đáo về triển vọng quản lý thai tiếp theo và phương thức sinh nở mong muốn.
Cuộc cách mạng tự nhiên của thai nhi
Cho đến 28-30 tuần không có gì là bắt buộc từ một người phụ nữ. Các bác sĩ giữ tư thế quan sát và khuyến cáo bà mẹ tương lai nên ngủ nhiều hơn, nghỉ ngơi, ăn uống bình thường, uống vitamin và phương tiện để giảm trương lực tử cung, ngăn ngừa chứng hạ huyết áp của thai nhi và giảm nguy cơ suy nhau thai. Từ 30 tuần, bác sĩ có thể đề nghị một phụ nữ tập thể dục chỉnh hình.
Các bài tập trên Dikan, Shuleshov, Grischenko nhằm mục đích thư giãn tối đa các cơ tử cung và xương chậu, để cho phép trẻ có được tư thế đúng trong khi vẫn có thể. Hiệu quả của các bài tập thể dục kết hợp với thể dục hô hấp ước tính khoảng 75%. Trong hầu hết các trường hợp, nếu thể dục dụng cụ giúp đỡ, trẻ đảo lộn tự nhiên, không ép buộc, trong tuần đầu tiên sau khi bắt đầu lớp học.
Thể dục cho đảo chính thai nhi chống chỉ định ở phụ nữ mắc các bệnh về hệ thống tim mạch, gan và thận. Các lớp không mong muốn dành cho phụ nữ có sẹo trên tử cung do phẫu thuật hoặc mổ lấy thai trong lịch sử, đối với những bà mẹ tương lai có dấu hiệu tiền sản giật, mối đe dọa sinh non. Khi dịch tiết niệu đạo từ âm đạo (chảy nước, máu) là bất thường đối với tuổi thai, thể dục dụng cụ bị chống chỉ định.
Theo một cách tự nhiên, trẻ em có thể chiếm một vị trí đầu trong 70% phụ nữ đa nhân và trong khoảng một phần ba phụ nữ mang thai có con đầu lòng. Để đạt được kết quả, họ không chỉ sử dụng thể dục dụng cụ mà còn bơi trong hồ bơi, cũng như ảnh hưởng tâm lý. Theo hầu hết các bác sĩ sản khoa, đứa trẻ cũng có thể "chú ý" đến sự thuyết phục của mẹ và lăn qua lăn lại. Nếu tối đa 35-36 tuần anh ta không làm điều này, thì với xác suất 99% em bé sẽ vẫn ở trong khung chậu trước khi sinh.
Hy vọng cho 1% cuộc đảo chính của anh ta đã có trong các cuộc đọ sức hoặc không lâu trước khi chúng không còn giá trị.
Các bài tập để đảo ngược thai nhi, xem bên dưới.
Sản khoa
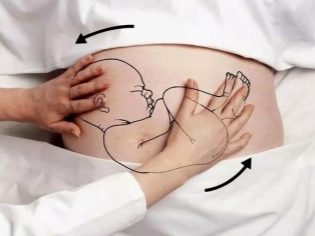
Nếu thể dục, bơi lội, thở đúng cách và tuân thủ các khuyến nghị lâm sàng trong tối đa 35 tuần không có tác dụng gì đối với em bé, một cuộc đảo chính sản khoa bắt buộc có thể được thực hiện. Ông cũng được gọi là cuộc đảo chính theo phương pháp Archangel. Cuộc đảo chính ngoài trời được thực hiện độc quyền trong bệnh viện. Trước đây, các bác sĩ đã cố gắng thực hành nó trong 32-34 tuần, bây giờ được coi là hợp lý nhất để biến trẻ bằng tay trong khoảng thời gian 35-36 hoặc 36-37 tuần.
Người phụ nữ nên có một lượng nước ối vừa đủ, cuộc đảo chính vượt qua dưới sự giám sát liên tục của siêu âm. Các bác sĩ kiểm soát hoạt động tim của em bé thông qua CTG cả trước khi quay và một thời gian sau đó. Bản chất của phương pháp là nhẹ nhàng di chuyển đầu và mông của thai nhi cùng lúc theo chiều kim đồng hồ hoặc ngược chiều kim đồng hồ (tùy thuộc vào vị trí của lưng). Không phải lúc nào cũng có thể biến em bé, không ai sẽ đảm bảo rằng phương pháp Arkhangelsky sẽ cho kết quả như mong đợi.
Cuộc đảo chính sản khoa chống chỉ định ở những phụ nữ có nguy cơ sinh non, nếu xương chậu của cô ấy rất hẹp, nếu tuổi của cô ấy ở lần sinh đầu tiên là hơn 30 năm. Các bác sĩ sẽ không trao em bé cưỡng bức nếu không có đủ khả năng vận động, nếu một phụ nữ bị tiền sản giật.
Phương pháp Arkhangelsky không được sử dụng trong trường hợp đa thai, với sự hiện diện của sẹo tử cung, cũng như thiếu nước ối (ít nước) hoặc thừa chúng (polyhydramnios).
Nếu việc trình bày vùng chậu của em bé là do dị tật giải phẫu của tử cung, cuộc cách mạng thủ công cũng không được thực hiện. Gần đây, ngày càng có nhiều bác sĩ sản khoa từ chối đảo chính về nguyên tắc. Người ta tin rằng nó làm tăng khả năng bị vỡ nhau thai, vướng víu và ngạt của thai nhi, vi phạm tính toàn vẹn của màng bào thai. Y học biết các trường hợp đảo chính sản khoa kết thúc trong chuyển dạ sinh non, vỡ tử cung và chấn thương cho thai nhi.
Cho rằng có thể không có tác dụng, và có thể có tác dụng phụ, nhiều bác sĩ sản khoa tiếp tục chiến thuật quan sát cho đến khi mang thai 37-38 tuần, sau đó họ thường xuyên nhập viện cho bà mẹ mang thai đến bệnh viện phụ sản và chọn phương pháp sinh nở.
Sinh mổ hay sinh thường?
Đây là câu hỏi chính làm khổ người phụ nữ mang thai và không nghỉ ngơi cho bác sĩ. Tùy thuộc vào anh ta quyết định ngay cả trước 38 tuần mang thai. Ý kiến rằng việc sinh con với một bài thuyết trình về khung chậu sẽ hoàn toàn thông qua hoạt động của mổ lấy thai, một cách sai lầm. Một em bé ngồi trong tử cung ngẩng cao đầu có thể được sinh ra bằng nhiều cách:
- sinh con tự nhiên, bắt đầu tự phát;
- sinh con tự nhiên, được kích thích ở DA, sớm hơn một chút hoặc muộn hơn một chút so với ngày này;
- kế hoạch sinh mổ.
Để chọn chiến thuật sinh nở phù hợp, các bác sĩ sử dụng một quy mô đặc biệt của việc sinh nở. Nếu tổng số điểm vượt quá 16, người phụ nữ có thể tự sinh con bằng cách trình bày khung chậu. Điểm được trao như sau:
- tuổi thai - 37-38 tuần - 0 điểm;
- tuổi thai trên 41 tuần - 0 điểm;
- tuổi thai 40-41 tuần - 1 điểm;
- tuổi thai 38-39 tuần - 2 điểm;
- quả lớn (từ 4 kg) - 0 điểm;
- quả nặng 3500 -3900 gram - 1 điểm;
- cân nặng của bé từ 2500 đến 3400 gram - 2 điểm;
- chân previa - 0 điểm;
- trình bày kết hợp (hỗn hợp) - 1 điểm;
- mông - 2 điểm;
- đầu thai nhi rất cao - 0 điểm;
- đầu mở rộng vừa phải - 1 điểm;
- cúi đầu - 2 điểm;
- cổ tử cung chưa trưởng thành - 0 điểm;
- cổ chưa đủ trưởng thành - 1 điểm;
- Cổ tử cung trưởng thành - 2 điểm.
Ngoài ra, từ 0 đến 12 điểm được đưa ra cho kích thước của khung chậu - nó càng rộng, phụ nữ sẽ càng nhận được nhiều điểm. Và chỉ có tổng số điểm cho thấy có thể chấp nhận rủi ro và tự sinh hay tốt hơn là tin tưởng vào kinh nghiệm và trình độ của đội ngũ phẫu thuật và sinh con bằng phương pháp sinh mổ.
Cần lưu ý rằng những lời khẳng định của nhiều phụ nữ mang thai rằng họ sẽ không đồng ý phẫu thuật, điều thường được nghe trong các diễn đàn dành cho phụ nữ về các vấn đề mang thai và sinh nở, không có ý nghĩa đặc biệt. Một ca sinh mổ, nếu điểm dưới 16, được chỉ định về mặt y tế và chỉ khi có nguy cơ tổn thương cao đối với đứa trẻ trong khi sinh con một cách tự nhiên.
Quyết định về một ca sinh mổ theo kế hoạch với trình bày vùng chậu phải luôn luôn được cân nhắc.
Nếu có vẻ như là một phụ nữ mà cô ấy được gửi đi phẫu thuật chỉ vì bác sĩ không sẵn lòng với các vấn đề bệnh lý, bạn nên liên hệ với người đứng đầu phòng khám thai và yêu cầu chỉ định một ủy ban chuyên gia y tế, một lần nữa sẽ tính toán các điểm rủi ro.
DĐối với một người phụ nữ liên quan đến quyết định sinh con tự nhiên, điều quan trọng là phải kịp thời đến bệnh viện phụ sản. Bạn có thể chờ đợi các cơn co thắt bắt đầu ở nhà. Ngay cả giai đoạn đầu tiên, đầu tiên của quá trình chuyển dạ cũng phải diễn ra dưới sự giám sát thận trọng của một bác sĩ có trình độ.
Với sự ra đời của các cơn co thắt, nên nghỉ ngơi nghiêm ngặt trên giường. Cô không thể đứng dậy, đi dọc hành lang hoặc phòng khám thai. Cô nên nằm, lặp lại tư thế của bé (nằm nghiêng về phía nào, bác sĩ sẽ cho biết).
Ở giai đoạn này, điều quan trọng là không cho phép vỡ bàng quang sớm, chảy nước, chảy ra đặc biệt nhanh chóng, bởi vì các vòng rốn và thậm chí các bộ phận của cơ thể em bé có thể rơi ra cùng với nước.
Ngay khi các cơn co thắt trở nên đều đặn và cổ tử cung mở ra tới 3-4 cm, thuốc chống co thắt và thuốc giảm đau được dùng cho người phụ nữ để ngăn chặn hoạt động chuyển dạ quá nhanh. Ở giai đoạn này, bộ máy CTG được kết nối, toàn bộ quá trình sinh nở sẽ được đi kèm với việc theo dõi liên tục hoạt động của tim thai. Để phòng ngừa thiếu oxy, curantil, cocarboxylase, sietin và halosquine được tiêm vào dung dịch để tiêm.
Ngay khi nước rời khỏi, bác sĩ sẽ đánh giá cẩn thận tình trạng của em bé bằng cách sử dụng CTG, cũng như tiến hành nghiên cứu nội nhãn về việc mất các vòng rốn hoặc các bộ phận của cơ thể bé. Nếu các vòng lặp rơi ra, họ sẽ cố gắng làm đầy lại, nhưng trong trường hợp thất bại ở giai đoạn này, người phụ nữ sẽ được khẩn trương gửi đến phòng phẫu thuật để sinh mổ.
Nhân tiện, khoảng 30% sinh con tự nhiên với biểu hiện vùng chậu kết thúc trong mổ lấy thai. Và với anh ta về mặt đạo đức nên được chuẩn bị, và bản thân người phụ nữ, và người thân của cô ấy.
Dự đoán quá trình sinh nở, nếu em bé đi bằng chân hoặc chiến lợi phẩm về phía trước, không ai có thể.
Trong giai đoạn thứ hai của chuyển dạ, nếu mọi thứ suôn sẻ, một người phụ nữ bắt đầu nhận oxytocin, kích thích giảm và mở cổ nhanh hơn. Ngay khi nó mở ra đủ để cho đứa trẻ mông mông vượt qua, đội ngũ y tế thực hiện phẫu thuật cắt tầng sinh môn - phẫu thuật cắt bỏ đáy chậu và thành sau của âm đạo. Điều này sẽ giúp bảo vệ phụ nữ khỏi bị vỡ tự phát và tạo điều kiện cho em bé đi qua.
Nó được coi là một dấu hiệu thuận lợi nếu sự ra đời của đầu xảy ra không muộn hơn 5 phút sau khi sinh em bé. Trong quá trình xuất hiện của em bé trên ánh sáng, bác sĩ sản khoa có thể sử dụng các kỹ thuật khác nhau. Với một, mông được hỗ trợ bằng tay mà không cố gắng kéo chúng ra hoặc bằng cách nào đó tăng tốc quá trình, trong khi em bé khác được nhẹ nhàng loại bỏ bằng một hoặc cả hai chân, bằng nếp gấp bẹn. Có rất nhiều lựa chọn trong lần sinh thứ ba, tất cả phụ thuộc vào quá trình sinh nở, em bé sẽ chào đời như thế nào.
Một sự chậm trễ hoặc thái độ thiếu tập trung của nhân viên đối với một phụ nữ chuyển dạ như vậy có thể dẫn đến tình trạng thiếu oxy cấp tính, cái chết của thai nhi và những tổn thương nghiêm trọng mà họ sẽ làm cho một đứa trẻ tàn tật mãi mãi.
Đó là lý do tại sao một người phụ nữ sắp sinh trong một bài thuyết trình về khung chậu, với trách nhiệm lớn lao đến sự lựa chọn của tổ chức sản khoa, một bác sĩ, một lần nữa cân nhắc tất cả các rủi ro.
Thời kỳ sau sinh
Thời kỳ hậu sản sau khi sinh như vậy không khác nhiều so với cùng kỳ đối với những ca sinh không bệnh lý. Một người phụ nữ không nên sợ rằng cô ấy sẽ dành nhiều thời gian hơn trên giường hoặc sẽ không thể chăm sóc trẻ sơ sinh. Nếu không có biến chứng, không chảy máu, thì từ khi bà mẹ mới sinh được chuyển đến phòng bệnh, nơi cô có thể nghỉ ngơi, và đứa trẻ được gửi đến phòng trẻ em, nơi sẽ có mối quan hệ đặc biệt với anh.
Tất cả những đứa trẻ được sinh ra với đôi chân hoặc chiến lợi phẩm về phía trước, ngay cả khi không có biến chứng rõ ràng trong chuyển dạ, các nhà thần kinh học quan sát kỹ hơn, bởi vì một số hậu quả của chuyển dạ bệnh lý có thể khá xa vời. Có thể việc cho bé ăn như vậy sẽ được mang đến muộn hơn so với những đứa trẻ khác, thường là những đứa trẻ sau khi sinh với thân dưới thấp hơn cần được hỗ trợ hồi sức.
Những trẻ sơ sinh này cần được theo dõi thường xuyên bởi một nhà thần kinh học trước khi chúng lên ba tuổi.
Nếu bệnh lý biểu hiện chính nó, thì đăng ký phân phát cho đứa trẻ có thể trở nên lâu dài.
Ghi nhớ cho các mẹ
Mang thai trên nền của biểu hiện vùng chậu có những đặc điểm riêng và người phụ nữ cần nhớ rằng:
Cô bị nghiêm cấm cử động đột ngột trong ba tháng thứ ba của thai kỳ, ngủ trên lưng, cúi về phía trước;
Băng trước khi sinh, nếu trẻ ngẩng đầu, chỉ có thể đeo cho đến 30 tuần của thai kỳ. Nếu sau đó em bé có một vị trí cơ thể không chính xác trong không gian, bạn không thể đeo băng.
Trước khi sinh con hoặc không lâu trước khi họ, bụng được hạ xuống ở phụ nữ mang thai - đầu của thai nhi với đầu previa ép vào lối ra vào xương chậu. Với biểu hiện vùng chậu, tình trạng sa bụng không xảy ra cho đến khi sinh.
Nhận xét
Theo đánh giá của những người sinh con tự nhiên, tốt hơn là đi sinh con tại các trung tâm chu sinh chuyên khoa, có một thiết bị kỹ thuật khác nhau và nhiều cơ hội hơn để ngăn ngừa các biến chứng. Hầu hết những phụ nữ để lại đánh giá đã sinh mổ, nhưng một tỷ lệ khá lớn phụ nữ mang thai đã trải qua sinh nở âm đạo.
Sau khi sinh, em bé, theo các bà mẹ, đòi hỏi một thái độ cẩn thận hơn, bởi vì nhiều em bé sinh ra để chiến lợi phẩm trước đã bị rối loạn giấc ngủ và thèm ăn, chúng thường lo lắng hơn.
Nhiều bà mẹ từ những ngày đầu tiên bắt đầu thực hiện massage chân cho bé, dưới sự giám sát của bác sĩ nhi khoa đã thực hành chăm chỉ, bởi vì những đứa trẻ trải qua chín tháng đầu, thường không có khả năng miễn dịch đủ mạnh.
Theo các bà mẹ, những ảnh hưởng xa hơn của việc trình bày vùng chậu, thường được biểu hiện ở lứa tuổi mẫu giáo. Con trai và con gái, được sinh ra một cách bất thường, có một sự chú ý bị xáo trộn và giảm khả năng học hỏi, và những hiện tượng như vậy có thể được quan sát ngay cả ở những đứa trẻ đã được mổ lấy thai.
Trên các diễn đàn dành cho các bà mẹ của trẻ em đặc biệt, trẻ em bị bại não, sinh ra ở vùng chậu được đặt một vị trí đặc biệt, bởi vì nhiều trẻ em này đã mắc bệnh hệ thống nghiêm trọng do những ca sinh như vậy. Mẹ của những em bé này khuyên phụ nữ mang thai nên suy nghĩ cẩn thận trước khi khăng khăng sinh con tự nhiên và chống lại kế hoạch sinh mổ.
Bạn sẽ tìm hiểu thêm về vị trí xương chậu của thai nhi trong video sau.