Tại sao chúng ta cần sàng lọc trong ba tháng đầu tiên, khi nó được tiến hành và những gì nó cho thấy?
Những tuần đầu tiên của thai kỳ là thời điểm rất quan trọng đối với cả bà mẹ tương lai và em bé. Trong giai đoạn này, đứa trẻ đang đặt tất cả các cơ quan và hệ thống quan trọng. Để các bác sĩ không thể bỏ lỡ một bệnh lý duy nhất, sàng lọc đầu tiên được thực hiện.
Bản chất của nghiên cứu
Khám thai là thủ tục rất quan trọng đã xuất hiện ở Nga tương đối gần đây. Nó được phát triển bởi các chuyên gia của Bộ Y tế, những người lo ngại về tỷ lệ tử vong ở bà mẹ và trẻ sơ sinh cao. Rất thường xuyên, các chỉ số khác nhau dẫn đến sự gia tăng trong các chỉ số này. Bệnh lý "im lặng"mà phát triển trong khi mang thai hoặc tại mẹ, hoặc ở đứa trẻ của mình.
Các bác sĩ gọi sàng lọc cụ thể sàng lọc sàng lọc. Trong trường hợp này, tất cả phụ nữ với bất kỳ bệnh lý của thai kỳ được xác định. Tuy nhiên, điều kiện bệnh lý không phải lúc nào cũng biểu hiện trong những tuần đầu tiên. Nó thường xảy ra rằng các bệnh lý như vậy xuất hiện chỉ trong ba tháng thứ 2 của thai kỳ.
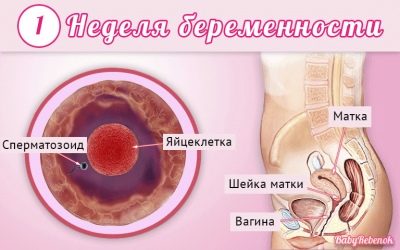
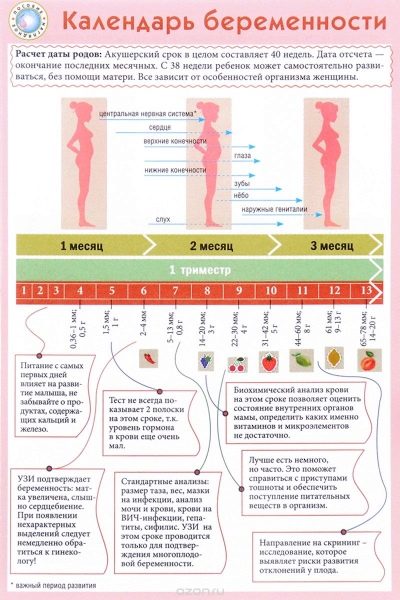
Các bác sĩ sử dụng tuần sản khoa, không phải tháng, để xác định một thuật ngữ. Họ chia toàn bộ thời hạn mang em bé thành nhiều khoảng thời gian bằng nhau, được gọi là tam cá nguyệt. Mỗi người trong số họ bao gồm 12 tuần sản khoa. Việc sàng lọc đầu tiên được thực hiện trong ba tháng đầu của thai kỳ.
Điều quan trọng cần lưu ý là thuật ngữ sản khoa không tương ứng với thời hạn mang thai, mà các bà mẹ tương lai tính toán.
Thông thường họ xem xét ngày mang thai đầu tiên từ tuần đầu tiên kể từ ngày thụ thai. Trong trường hợp này, 12 tuần sản khoa tương ứng với tuần dương lịch thứ 14.
Đối với toàn bộ thời kỳ mang thai bạn cần phải chi tiêu 3 bộ nghiên cứu như vậy. Họ được tổ chức mỗi ba tháng. Sự phức tạp của các nghiên cứu được thực hiện trong từng thời kỳ mang thai là khác nhau. Điều này là do các hormone thay đổi hàng ngày ở một phụ nữ mang thai, cũng như sinh lý của thai nhi đang phát triển.
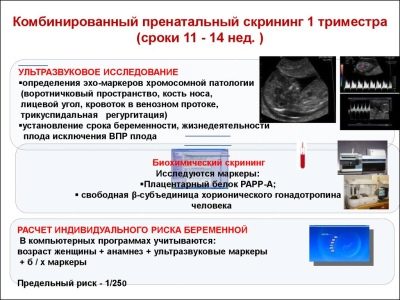
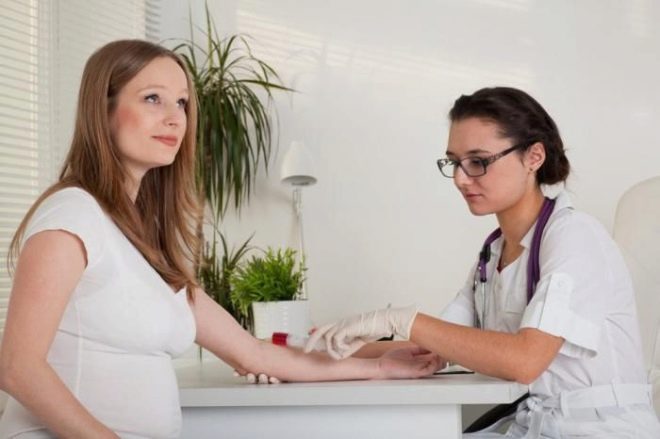
Một nghiên cứu sàng lọc toàn diện bao gồm việc cung cấp một số phân tích sinh hóa và siêu âm bắt buộc. Phương pháp kết hợp cho phép kết quả chính xác hơn. Việc đánh giá kết quả thu được bởi bác sĩ sản khoa. Nếu, sau khi nghiên cứu, bác sĩ không thể loại trừ sự hiện diện của bất kỳ bệnh di truyền nào ở người mẹ tương lai, anh ta sẽ giới thiệu cô ấy để được tư vấn về di truyền học.
Ngày tháng
Thông thường việc sàng lọc đầu tiên được thực hiện vào 11-13 tuần sản khoa. Ngày của phức hợp chẩn đoán có thể được thay đổi sau 7-10 ngày vì lý do y tế.Thời điểm chính xác của lần sàng lọc đầu tiên phải được xác định cùng với bác sĩ phụ khoa sản phụ khoa, người quan sát một phụ nữ mang thai trong toàn bộ thời kỳ mang thai.
Thời gian sàng lọc đầu tiên có thể khác nhau. Chẩn đoán thời gian như vậy thường kéo dài vài ngày. Giữa việc cung cấp các phân tích sinh hóa và siêu âm có thể mất một vài tuần. Đây là một tình huống hoàn toàn bình thường và khá phổ biến. Mọi thay đổi về ngày nghiên cứu phải được sự đồng ý của bác sĩ
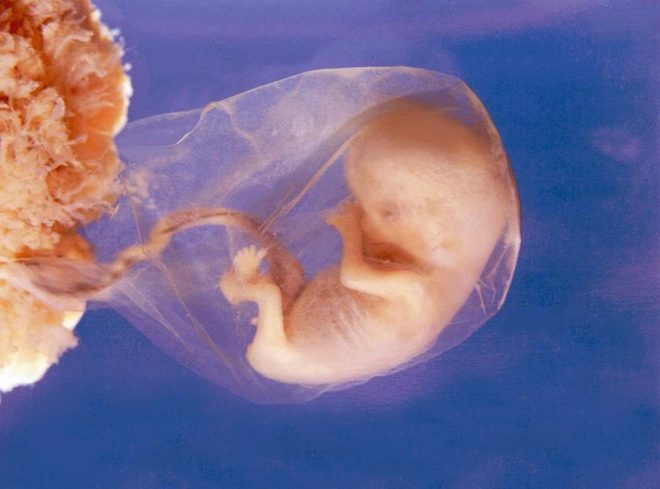
Thời kỳ này được lựa chọn một cách tình cờ: một giai đoạn mới của thai kỳ bắt đầu, được gọi là thai nhi. Trước đây, các bác sĩ gọi là thai nhi. Vào cuối tuần thứ mười hai của thai kỳ, các bác sĩ gọi em bé không còn là phôi thai nữa mà là thai nhi.
Ai không nên bỏ lỡ nghiên cứu?
Hiện nay, các bác sĩ khuyên nên thực hiện một nghiên cứu như vậy cho tất cả phụ nữ mang thai, không có ngoại lệ. Thủ tục y tế dự phòng này cho phép xác định kịp thời các bệnh lý sinh vật nguy hiểm ở thai nhi.
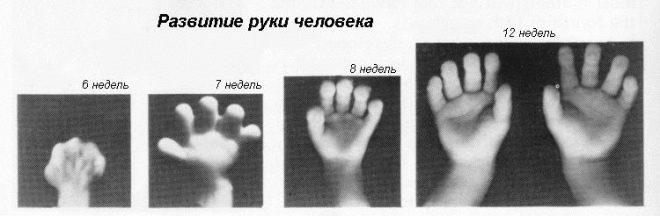
12 tuần đầu tiên sản khoa - một thời gian tăng trưởng và phát triển tích cực của tất cả các cơ quan nội tạng của em bé. Tác động của bất kỳ yếu tố bên ngoài nào có thể dẫn đến sự hình thành các bệnh lý. Chỉ có một chẩn đoán toàn diện sẽ cho phép họ xác định. Cũng tại thời điểm này có thể xác định và các bệnh liên quan đến cơ quan sinh dục bên trong của người mẹ.
Các bác sĩ khuyên nên chắc chắn vượt qua sàng lọc trong ba tháng đầu cho các bà mẹ tương lai, trong đó thụ thai xảy ra sau sinh nhật lần thứ 35 của họ. Nó cũng quan trọng để thực hiện một nghiên cứu phức tạp như vậy cho tất cả phụ nữ mang thai có tiền sử gia đình gánh nặng về các bệnh di truyền và nhiễm sắc thể.
Cũng có nguy cơ tuổi cao cho sự phát triển của các bệnh lý này. Trong trường hợp này, sàng lọc đầu tiên nên là phụ nữ mang thai sau 40 năm. Những bà mẹ tương lai, những người thường xuyên bị sảy thai tự nhiên hoặc mang thai đột ngột đột nhiên bị gián đoạn, cũng không nên bỏ qua một chẩn đoán phức tạp như vậy.
Các bác sĩ khuyên nên sàng lọc trong những tuần đầu tiên của thai kỳ cho những bà mẹ tương lai có thai bệnh đồng thời nghiêm trọng của các cơ quan nội tạng.
Một phức hợp chẩn đoán như vậy cũng là cần thiết cho phụ nữ mang thai bị bệnh tiểu đường. Nguy hiểm nhất là biến thể phụ thuộc insulin.
Nếu người mẹ tương lai dùng thuốc nội tiết tố hoặc glucocorticosteroid mọi lúc, cần phải sàng lọc. Những tác nhân này có thể có ảnh hưởng xấu đến sự phát sinh của thai nhi. Nếu không thể hủy bỏ các loại thuốc này trong toàn bộ thời gian mang thai, cần phải kiểm soát quá trình mang thai.
Việc sàng lọc đầu tiên nhất thiết phải được thực hiện và các bà mẹ tương lai đã có con mắc bệnh di truyền hoặc bệnh soma nghiêm trọng. Nguy cơ di truyền gia tăng là một lý do cho việc thông qua bắt buộc của một nghiên cứu phức tạp như vậy.
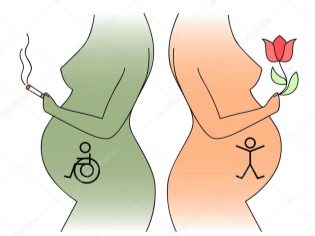
Ngoài ra, sàng lọc tam cá nguyệt đầu tiên nhất thiết phải được thực hiện bởi những phụ nữ mang thai lạm dụng rượu hoặc tiếp tục hút thuốc. Trong trường hợp này, nguy cơ hình thành các bệnh lý trong tử cung nguy hiểm tăng lên nhiều lần. Bạn cũng nên được kiểm tra nếu người mẹ và thai nhi mong đợi yếu tố Rh khác nhau.
Chuẩn bị như thế nào?
Chuẩn bị đúng là cần thiết để có được kết quả kiểm tra đáng tin cậy. Trước khi thực hiện các xét nghiệm sinh hóa, các bác sĩ kê đơn cho các bà mẹ tương lai tuân theo chế độ ăn kiêng giảm lipid. Nó không bao gồm việc sử dụng thực phẩm béo và chiên. Ngoài ra tất cả các loại thực phẩm giàu cholesterol đều bị cấm. Chất béo bão hòa đi vào máu cùng với thức ăn có thể gây ra kết quả sai.
Quan sát chế độ ăn giảm lipid trước khi sàng lọc đầu tiên nên là 5-10 ngày trước khi nghiên cứu. Bữa tối vào đêm trước của chuyến đi đến phòng thí nghiệm nên được thực hiện dễ dàng nhất có thể, nhưng bổ dưỡng và nhiều calo.Tốt hơn để có một nền tảng cung cấp điện là những sản phẩm protein. Bạn có thể bổ sung chúng với bất kỳ trang trí ngũ cốc.
Để ăn nhiều rau và trái cây trong 2-3 ngày trước khi siêu âm sàng lọc không nên. Chúng có thể gây ra sự hình thành khí nghiêm trọng. Điều này sẽ làm cho nghiên cứu khó khăn. Ruột bị sưng với khí thường gây ra hiện tượng âm vang.
Nếu người mẹ tương lai vẫn tiếp tục hút thuốc trong khi bế em bé, thì trước khi đến phòng thí nghiệm, tốt hơn là không nên làm điều đó. Nicotine, có trong thuốc lá, có thể dẫn đến kết quả bị bóp méo. Cũng loại trừ bất kỳ đồ uống có chứa rượu trong thành phần của nó.
Đi đến phòng thí nghiệm nên khi bụng đói. Các bác sĩ khuyên nên làm xét nghiệm vào buổi sáng, ngay sau khi thức dậy. Các xét nghiệm sinh hóa được thực hiện vào buổi tối thường không đáng tin cậy. Bạn không nên ăn sáng trước khi đến phòng thí nghiệm. Bữa ăn cuối cùng là bữa tối.
Các bác sĩ cho phép vượt qua các xét nghiệm trong phòng thí nghiệm uống chút nước Không nên uống nhiều nước trước khi siêu âm trong thai kỳ sớm. Điều này có thể dẫn đến đầy bàng quang. Việc tiêu thụ trước chất lỏng chỉ có thể được yêu cầu khi tiến hành siêu âm xuyên bụng.
Hoạt động thể chất mạnh mẽ trước khi sàng lọc đầu tiên nên được loại trừ. Các bà mẹ tương lai nên nhớ rằng ngay cả các hoạt động gia đình thông thường trong thai kỳ cũng có thể dẫn đến biến dạng kết quả. Các bác sĩ lưu ý rằng việc dọn dẹp căn hộ thông thường vào đêm trước chuyến đi đến phòng thí nghiệm có thể dẫn đến kết quả xét nghiệm không đáng tin cậy.
Căng thẳng tâm lý mạnh mẽ trước khi nghiên cứu cũng nên được loại trừ. Các bà mẹ tương lai lo lắng hay lo lắng không nên không chỉ trước lần sàng lọc đầu tiên, mà trong suốt toàn bộ thời kỳ mang thai.
Căng thẳng kéo dài dẫn đến sự gián đoạn của các cơ quan nội tạng, cuối cùng dẫn đến một sự biến dạng của kết quả.
Thế nào rồi?
Sàng lọc được chia thành nhiều giai đoạn. Thông thường đầu tiên là chuyến đi cắm trại đến phòng thí nghiệm. Bạn có thể làm các xét nghiệm cả trong phòng khám phụ nữ bình thường và ở phòng riêng.
Trong trường hợp đầu tiên, bạn cần có giấy giới thiệu cho các xét nghiệm mà bác sĩ sản phụ khoa đưa ra để tư vấn. Mẫu y tế này cho biết dữ liệu cá nhân của bệnh nhân, cũng như thời gian mang thai ước tính.
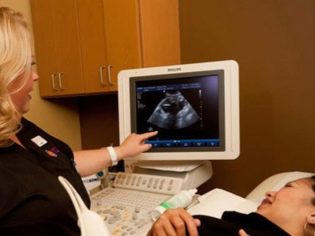
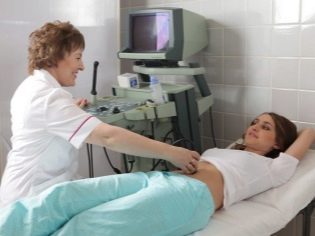
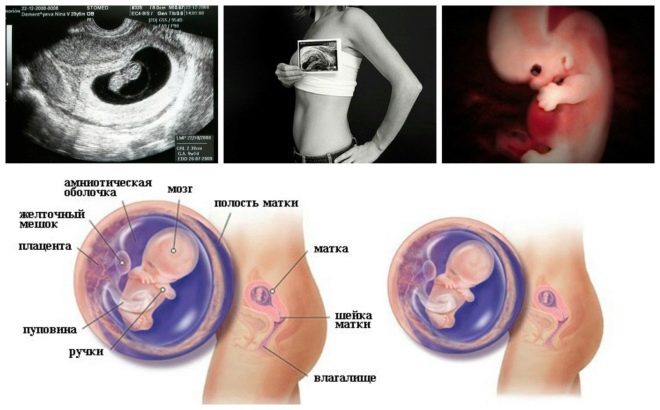
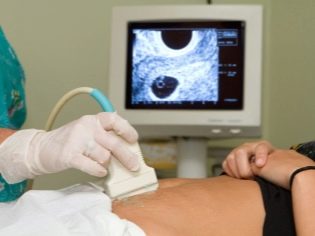
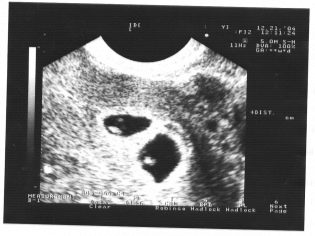
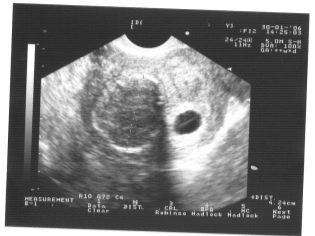
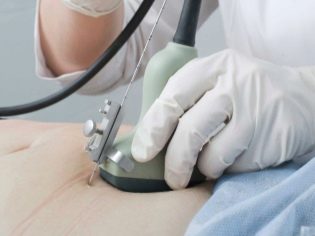
Bước sàng lọc tiếp theo là siêu âm. Trong thời gian đầu, nghiên cứu này có thể được thực hiện theo những cách khác nhau. Nếu phụ nữ mang thai không có bất kỳ chống chỉ định y tế nào, kiểm tra qua đường âm đạo được thực hiện. Với mục đích này, một cảm biến siêu âm đặc biệt được sử dụng, được đưa vào âm đạo.
Có một số chống chỉ định y tế khi thực hiện một nghiên cứu xuyên biên giới:
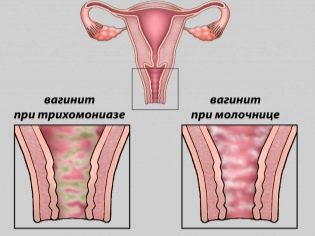
- Chúng bao gồm bất kỳ bệnh cấp tính của các cơ quan sinh dục bên trong của người mẹ.
- Viêm đại tràng cấp tính hoặc viêm âm đạo là lý do để chọn một phương pháp siêu âm thay thế.
Trong trường hợp này, đã chạy khám bụng. Đối với hành vi của mình, bác sĩ sử dụng một cảm biến siêu âm đặc biệt, điều khiển bụng của người mẹ tương lai. Hình ảnh trong trường hợp này xuất hiện trên một màn hình đặc biệt - màn hình. Trong quá trình nghiên cứu, người mẹ tương lai có thể nhìn thấy đứa con tương lai của mình với bác sĩ. Tại một cuộc khảo sát như vậy cũng có thể có mặt và cha con.
Để có được hình ảnh tốt hơn, các chuyên gia siêu âm sử dụng một loại gel chẩn đoán đặc biệt. Nó được áp dụng cho da của một bụng bầu mang thai ngay trước khi làm thủ thuật. Bạn không nên sợ tác động mạnh mẽ của loại gel này đến các bà mẹ tương lai. Thành phần của nó là hoàn toàn không gây dị ứng.
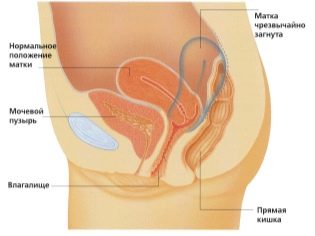
Kiểm tra siêu âm được thực hiện trên một chiếc ghế dài đặc biệt. Mẹ tương lai nằm ngửa. Trong giai đoạn đầu của thai kỳ có thể tiến hành nghiên cứu ở vị trí này.Chỉ trong những tình huống khi người mẹ tương lai có độ cong bệnh lý của tử cung, bạn có thể cần phải quay sang bên trái hoặc bên phải.
Nếu nghiên cứu được tiến hành trong một phòng khám thông thường, thì người phụ nữ chắc chắn nên mang theo một chiếc khăn với mình. Nó sẽ được yêu cầu để nằm trên đi văng.
Ngoài ra, cần phải mang theo khăn tay hoặc khăn ăn đặc biệt. Chúng sẽ được yêu cầu để xóa tàn dư của gel chẩn đoán khỏi bụng.
Những gì cho thấy?
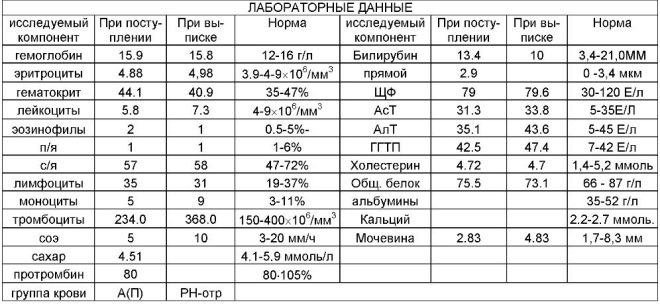
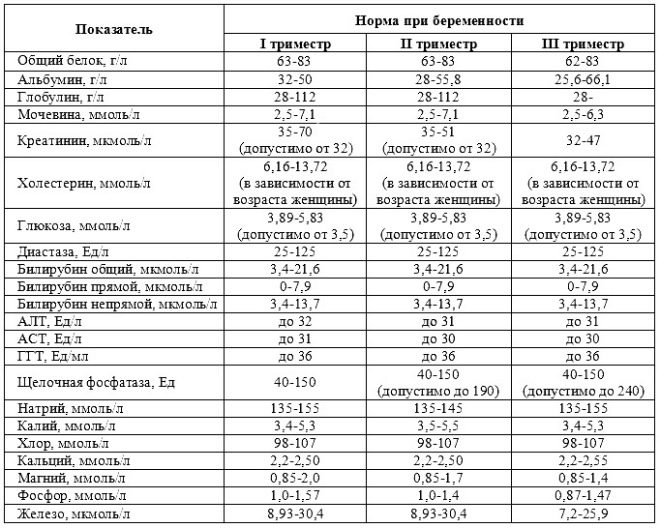
Trong lần sàng lọc đầu tiên, các bác sĩ kiểm tra một số dấu hiệu sinh hóa quan trọng. Bất kỳ sự bất thường phải được đánh giá bởi một bác sĩ sản khoa.
Với việc mang thai nhiều lần sinh đôi hoặc sinh ba, các chỉ số sinh hóa ở giai đoạn này của thai kỳ có thể hơi khác nhau.
Về PAPP-A
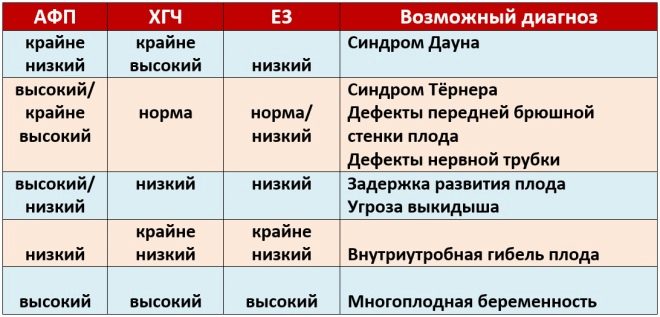
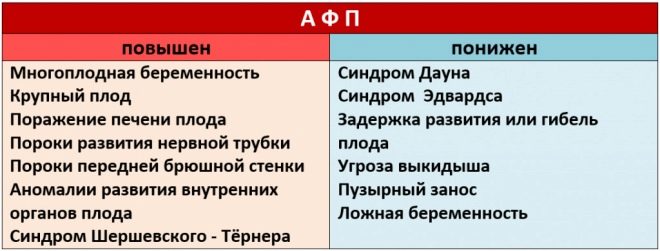
Dấu hiệu sinh hóa cụ thể này được sử dụng để đánh giá nguy cơ bất thường về di truyền và nhiễm sắc thể. Mang thai protein huyết tương A hoặc PAPP-A cũng có thể xác định các bệnh này ở giai đoạn khá sớm của sự hình thành của chúng. Chất này trong quá trình phát triển của thai nhi được sản xuất bởi nhau thai.
Việc cung cấp phân tích này là bắt buộc đối với các bà mẹ tương lai đã thụ thai sau 35 năm. Ngoài ra, một nghiên cứu như vậy nên được thực hiện ở những phụ nữ được chẩn đoán nhiễm HIV - nhiễm trùng hoặc viêm gan B và C.
Giá trị bình thường của chỉ số này phụ thuộc đáng kể vào thời gian mang thai. Trong thời hạn 12 tuần sản khoa, tiêu chí này là 0,7-4,76 IU / ml. Tuần tới, chỉ tiêu của chỉ số này là 1,03-6 IU / ml.
Nếu trong thời kỳ mang thai này các giá trị thấp hơn đáng kể so với định mức, thì điều này có thể cho thấy sự hiện diện của một bệnh lý di truyền.
Trong tình huống này, bác sĩ sẽ nhất thiết phải gửi người mẹ tương lai để trải qua chẩn đoán bổ sung.
Về gonadotropin màng đệm
Trong quá trình nghiên cứu, một phần b cụ thể của chất này được xác định. Hormone này còn được gọi là hCG. Trong toàn bộ thời kỳ mang thai, nồng độ của chất khác nhau. Trong những tuần đầu tiên là tối đa. Hàm lượng của gonadotropin giảm đáng kể ngay trước khi sinh con.
Các gonadotropin sau khi thụ thai, khi tế bào trứng hợp nhất với tế bào tinh trùng, tăng khá mạnh. Trong trường hợp này, hợp xướng bắt đầu tạo ra những phần đầu tiên của HCG trong những giờ đầu tiên sau khi mang thai.
Nồng độ trong máu của chất này tăng đáng kể trong nhiều lần mang thai, cũng như trong các tình huống bệnh lý nhất định.
Trong tam cá nguyệt thứ hai, chỉ số này ổn định và thực tế không tăng. Tình trạng này vẫn tồn tại cho đến khi giao hàng. Sự giảm nồng độ hCG trong ba tháng cuối của thai kỳ là sinh lý. Nó là cần thiết để sinh con tự nhiên.
Để dễ sử dụng, các bác sĩ đã tạo ra một bảng đặc biệt, tạo ra các chỉ số bình thường của hCG. Bác sĩ sản khoa sử dụng nó trong công việc hàng ngày của họ. Dưới đây là bảng trong đó các chỉ số gonadotropin bình thường được bao gồm trong lần sàng lọc đầu tiên:
Tuổi thai (trong tuần sản khoa) | Nồng độ HCG |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Về siêu âm
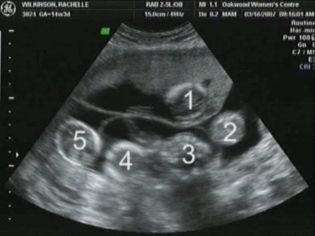
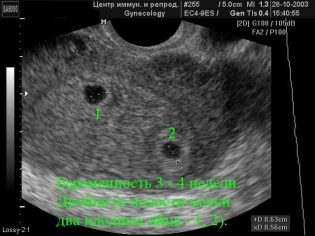
Hãy tưởng tượng sàng lọc đầu tiên mà không siêu âm là không thể. Các bác sĩ đã phát triển một số tiêu chí để đánh giá sự phát triển trong tử cung. Chúng khác nhau trong mỗi ba tháng của thai kỳ.
Những tuần đầu tiên của thai kỳ là khá sớm. Tần suất lỗi kỹ thuật và lỗi tại thời điểm này là khá cao.
Trong lần sàng lọc đầu tiên, một chuyên gia siêu âm có kinh nghiệm thậm chí có thể xác định giới tính của đứa trẻ. Nếu cậu bé hoặc cô gái tương lai không đi chệch khỏi cảm biến siêu âm, thì chúng có thể được nhìn thấy khá rõ.
Xác định giới tính của em bé tương lai lên đến 12 tuần là gần như không thể. Nguy cơ sai sót trong trường hợp này là rất cao.
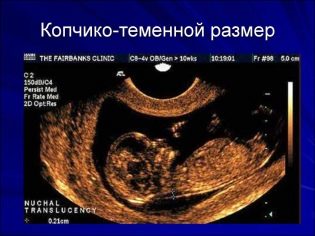
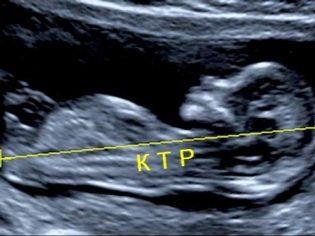
Về kích thước tương đương coccyx
Kích thước Copical-parietal (TLB) là rất quan trọng trong việc đánh giá sự phát triển tử cung của thai nhi. Tiêu chí này nhất thiết phải được so sánh với cân nặng của em bé và thời gian mang thai. Có một mô hình nhất định - trái cây già càng tốt, kích thước coccyx-parietal càng lớn.
Trong lần sàng lọc đầu tiên, các giá trị CTE bình thường như sau:
- ở tuần 10 - 24-38 mm;
- ở tuần 11 - 34-50 mm;
- ở tuần 12 - 42-59 mm;
- ở tuần 13 - 51-75 mm.
Các bà mẹ tương lai bắt đầu lo lắng nhiều nếu chỉ số này đi lệch khỏi định mức. Hoảng loạn không nên. Những sai lệch nhỏ của chỉ số này có thể không phải do sự hiện diện của bất kỳ bệnh lý nào. Một KTR nhỏ có thể là một em bé thu nhỏ. Đặc biệt thường có đặc điểm này xảy ra ở trẻ em, có cha mẹ cũng có tầm vóc nhỏ.
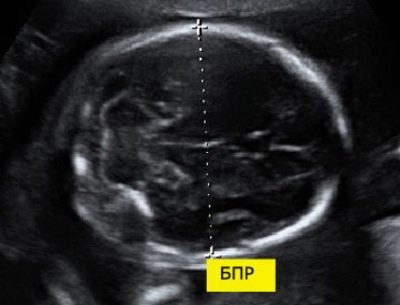
Kích thước lưỡng cực Pro
Để tính toán chỉ số này, khoảng cách tuyến tính giữa hai viên đá được đo. Các bác sĩ cũng chỉ cần gọi tham số này - "Kích thước đầu". Đánh giá các bất thường của siêu âm này cho phép bạn xác định các bệnh lý nguy hiểm của thai nhi, một số trong đó thậm chí có thể dẫn đến sảy thai tự nhiên.
Sau 11 tuần phát triển của thai nhi, con số này là 13-21 mm. Đến tuần thứ 12, nó thay đổi thành 18-24 mm. Một tuần sau, con số này đã là 20-28 mm. Bất kỳ sai lệch so với tiêu chuẩn có thể là một biểu hiện của các bệnh lý mới nổi.
Đầu quá lớn của thai nhi với khung chậu hẹp của người mẹ có thể là một chỉ định cho mổ lấy thai. Tuy nhiên, nhu cầu điều trị phẫu thuật chỉ được thiết lập trong ba tháng thứ 3 của thai kỳ.
Trong tình huống như vậy, các bác sĩ khuyên bạn chắc chắn phải trải qua hai hệ thống chẩn đoán nữa.
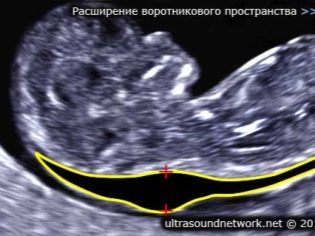
Về độ dày của không gian cổ áo
Ngoài ra, chỉ số này là những gì các bác sĩ gọi là kích thước của nếp gấp cổ. Về ngoại hình - đó là một nền giáo dục tròn trịa. Nó nằm giữa cổ và bề mặt trên của nếp gấp da của thai nhi. Đó là sự tích tụ của chất lỏng. Nghiên cứu này được thực hiện chính xác trong ba tháng đầu của thai kỳ, vì nếp gấp cổ được hình dung rõ.
Không gian cổ áo dày giảm dần. Đã đến tuần thứ 16 của thai kỳ, sự hình thành này thực tế không được hình dung. Giá trị bình thường ở 12 tuần sản khoa phát triển trong tử cung là 0,8-2,2 mm. Một tuần sau, giá trị này đã là 0,7-2,5 mm.
Một sự thay đổi trong chỉ số này thường là một biểu hiện của trisomy. Những bệnh lý nguy hiểm này được biểu hiện bằng các bệnh lý di truyền khác nhau.
Đây là cách hội chứng Edwards và Patau, hội chứng Down và hội chứng Shereshevsky-Turner có thể biểu hiện. Trisomy là một bệnh lý khi, thay vì một bộ nhiễm sắc thể nhị phân, một nhiễm sắc thể thứ ba khác của Extra xuất hiện trong bộ gen.
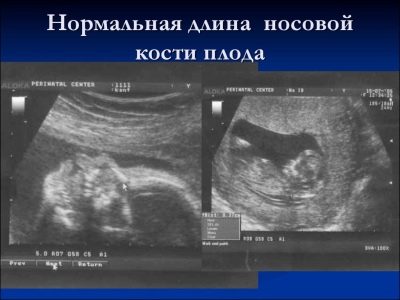
Về xương mũi
Sự hình thành xương này là một tiêu chí rất quan trọng để chẩn đoán siêu âm của lần sàng lọc đầu tiên. Xương mũi thon dài, có hình dạng thuôn dài hình tứ giác. Đây là một cặp giáo dục. Trong quá trình nghiên cứu, bác sĩ phải đo chiều dài của yếu tố xương này. Vào lúc 12 - 13 tuần phát triển trong tử cung, xương mũi có kích thước 3,14,4 mm.
Nếu yếu tố xương này ở em bé bị mất, thì nó có thể nói về sự hiện diện của bệnh lý di truyền hoặc nhiễm sắc thể. Giảm chiều dài của xương mũi cũng là hậu quả của các bệnh mới nổi.
Vào tuần 10-11, một chuyên gia siêu âm có kinh nghiệm chỉ có thể xác định sự hiện diện hay vắng mặt của yếu tố xương này.
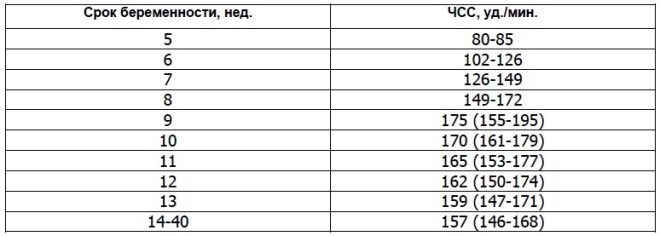
Về nhịp tim
Thông số quan trọng này được xác định từ lần sàng lọc đầu tiên và trong tất cả các tuần khác của thai kỳ. Nếu nhịp tim lệch khỏi định mức, thì điều này cho thấy có vấn đề trong cơ thể của thai nhi. Sự sai lệch đáng kể của chỉ số này có thể xảy ra ngay cả với một bệnh lý rất nguy hiểm - thiếu nhau thai.
Các nhà khoa học đã phát hiện ra rằng cơ tim của thai nhi bắt đầu co lại trong tuần thứ ba sau khi thụ thai. Có thể xác định dấu hiệu này đã có từ tuần sản khoa thứ 6. Để đánh giá chính xác chỉ số này, nhịp tim của thai nhi và mẹ của nó có mối tương quan với nhau.
Vào lúc 10 tuần của thai kỳ, tốc độ của chỉ số này là 160-179 nhịp mỗi phút. Vào tuần 11 - 153-178. Vào tuần thứ 12 của thai kỳ, con số này thay đổi đến 150-174 nhịp mỗi phút.
Trong 4 - 6 tuần đầu phát triển của thai nhi Nhịp tim tăng 3 nhịp mỗi ngày. Với sự trợ giúp của thiết bị siêu âm có độ chính xác cao, con số này được xác định rõ. Đối với nghiên cứu, các chuyên gia siêu âm sử dụng chế độ kiểm tra tim đặc biệt, được gọi là bốn buồng. Nó cho phép bạn xem xét tâm nhĩ và tâm thất.
Nếu các bất thường khác nhau được phát hiện trong quá trình siêu âm sàng lọc, hình ảnh Doppler có thể là cần thiết. Nó giúp phát hiện lưu lượng máu bất thường trong van tim.
Sự hồi sinh như vậy có thể chỉ ra sự hình thành của một bệnh tim nguy hiểm. Để khắc phục những bất thường dẫn đến trong trường hợp này, phẫu thuật tim có thể được yêu cầu ngay sau khi sinh em bé.
Kích thước của não là một thông số rất quan trọng được nghiên cứu. Ở giai đoạn phát triển tử cung này, các bác sĩ vẫn không thể đánh giá tất cả các cấu trúc nội sọ. Sự đối xứng của cấu trúc của chúng nói lên sự phát triển bình thường của não.
Các chuyên gia siêu âm có kinh nghiệm cũng xác định vị trí và các đặc điểm cấu trúc của màng đệm.
Đánh giá cấu trúc của cổ tử cung là một chỉ định rất quan trọng. Khi kiểm tra siêu âm, các bác sĩ cũng đánh giá kích thước và đặc điểm cấu trúc của các cơ quan sinh dục bên trong của người mẹ tương lai.
Đánh giá lưu lượng máu tử cung là một chỉ số rất quan trọng, được kiểm tra trong lần sàng lọc đầu tiên. Bất kỳ bệnh lý nào được phát hiện ở giai đoạn này đều rất quan trọng trong tiên lượng tương lai của sự phát triển của thai kỳ. Giảm lưu lượng máu tử cung có thể dẫn đến một biến chứng nghiêm trọng - sự phát triển của tình trạng thiếu oxy của thai nhi.
Tăng trương lực tử cung - một tình trạng rất bất lợi. Nếu các bác sĩ tìm thấy triệu chứng này khi mang thai, thì theo quy định, họ sẽ đề nghị người mẹ tương lai được nhập viện để bảo tồn. Ở đó, cô sẽ được cung cấp phương pháp điều trị cần thiết giúp loại bỏ chứng tăng trương lực và bình thường hóa lưu lượng máu nhau thai.
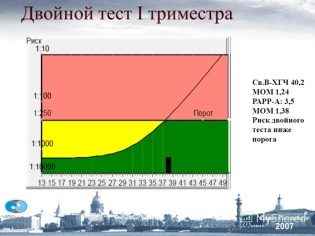
Về MoM
Nhiều trung vị hoặc MoM là một chỉ số cụ thể được các bác sĩ sử dụng để xác định bệnh lý di truyền ở thai nhi. Nó được tính toán bằng một chương trình máy tính đặc biệt.
Để tính toán yêu cầu giới thiệu các chỉ số ban đầu của người mẹ tương lai, cũng như kết quả của kết quả siêu âm thu được.
Các bác sĩ tin rằng tỷ lệ là bình thường từ 0,5 đến 2,5. Để giải thích chính xác chỉ số thu được, các bác sĩ cũng tính đến một số bệnh liên quan ở một phụ nữ mang thai, chủng tộc của cô, cũng như các thông số cần thiết khác. Bất thường là biểu hiện của bệnh lý di truyền hoặc nhiễm sắc thể.
Sàng lọc di truyền
Nếu sau khi sàng lọc các bác sĩ xác định bất kỳ dấu hiệu bệnh di truyền nào ở em bé, thì người mẹ tương lai chắc chắn được gửi đi để được tư vấn di truyền.
Chuyến thăm bác sĩ này cũng sẽ không thừa đối với những phụ nữ có họ hàng gần mắc bệnh nhiễm sắc thể. Lịch sử gánh nặng của các bất thường bẩm sinh khác nhau - một lý do quan trọng để thu hút các di truyền học gia đình để tham khảo ý kiến.
Ví dụ, từ ngữ Nguy cơ phát triển bệnh Down ở trẻ là 1: 380, gợi ý rằng trong số 380 trẻ khỏe mạnh, chỉ có một trẻ sẽ mắc bệnh bẩm sinh này.
Bác sĩ sản khoa và bác sĩ phụ khoa xác định một số nhóm nguy cơ cao.Phụ nữ rơi vào trường hợp này chắc chắn nên được giới thiệu đến một tư vấn về di truyền. Các chuyên gia tin rằng nguy cơ phát triển bệnh lý cao là tỷ lệ 1: 250-1: 380.
Các bác sĩ tiết ra một số bệnh lý nhiễm sắc thể phổ biến nhất, thường phát triển trong ba tháng đầu của thai kỳ:
- Hội chứng Patau là một trong những bệnh này. Nó được đặc trưng bởi trisomy 13 cặp nhiễm sắc thể.
- Thêm 3 nhiễm sắc thể trong 21 cặp dẫn đến sự phát triển của bệnh Down. Trong trường hợp này, 47 xuất hiện thay vì 46 nhiễm sắc thể trong bộ gen của em bé.
- Việc mất một trong các nhiễm sắc thể trong karyotype của em bé dẫn đến sự phát triển của một bệnh di truyền rất nguy hiểm - hội chứng Shereshevsky-Turner. Bệnh lý này được biểu hiện bằng một độ trễ rõ rệt của đứa trẻ bị bệnh trong sự phát triển thể chất và tinh thần từ các đồng nghiệp khỏe mạnh của chúng.
- Sự hiện diện của một nhiễm sắc thể thứ ba bổ sung trên cặp 18 là dấu hiệu của hội chứng Edwards. Bệnh lý này là vô cùng bất lợi. Nó thường được kết hợp với sự hình thành của nhiều rối loạn bẩm sinh và dị tật khác nhau. Trong một số trường hợp, bệnh bẩm sinh này có thể không tương thích với cuộc sống.
Những đứa trẻ đã thành lập hội chứng Edwards hoặc Patau rất hiếm khi sống đến một năm. Trẻ em mắc bệnh Down sống lâu hơn nhiều. Tuy nhiên, chất lượng cuộc sống của những đứa trẻ này bị ảnh hưởng đáng kể.
Những đứa trẻ đặc biệt như thế này cần sự chăm sóc cẩn thận và sự quan tâm thường xuyên của cha mẹ.
Sàng lọc di truyền được thực hiện ở tất cả các nước Đồng thời, chỉ có danh sách các phân tích sinh hóa có trong khảo sát là khác nhau. Ngay lập tức cần lưu ý rằng các chỉ định phá thai ở các quốc gia khác nhau là khác nhau. Tình trạng này phần lớn là do xã hội hóa tốt hơn những người có hội chứng di truyền ở nước ngoài.
Bệnh di truyền là bệnh lý khá nguy hiểm. Việc thiết lập chẩn đoán như vậy chỉ bằng kết quả sàng lọc không được thực hiện. Để làm rõ các bệnh lý nhiễm sắc thể, một nhà di truyền học có thể kê toa nghiên cứu bổ sung cho một phụ nữ mang thai. Một số trong số họ là xâm lấn.
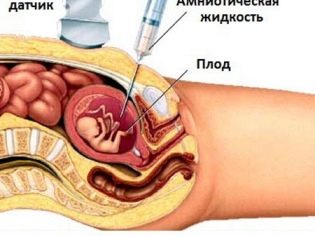
Để có được một bộ sưu tập bộ gen của thai nhi thường được tổ chức sinh thiết màng đệm. Trong một số tình huống, cần phải chọc thủng bàng quang nước ối. Nghiên cứu này cũng được gọi là chọc ối. Cũng trong quá trình chẩn đoán này, các chuyên gia lấy đi nước ối để phân tích.
Sinh thiết vị trí là một nghiên cứu xâm lấn cần thiết để loại trừ một số bệnh lý kết hợp của màng bào thai. Để thực hiện kiểm tra này, các bác sĩ sử dụng kim đâm đặc biệt xuyên qua da của một phụ nữ mang thai. Có nguy cơ nhiễm trùng thứ cấp trong thủ tục này. Nó đáng để thực hiện nghiên cứu này chỉ theo chỉ định y tế nghiêm ngặt để loại trừ các điều kiện nguy hiểm cho cuộc sống của thai nhi.
Với sự giúp đỡ của thuyết dây, các bác sĩ cũng có thể tiết lộ các bệnh lý khác nhau ở em bé. Đối với điều này được điều tra máu cuống rốn. Thời gian của một thủ tục như vậy có thể khác nhau. Thường thì sự cần thiết phải kiểm tra xâm lấn như vậy được thực hiện chung.
Nhiều bác sĩ tin rằng nguy cơ phát triển các bệnh lý di truyền có liên quan trực tiếp đến tuổi tác.
Phụ nữ quyết định thụ thai sau 40 tuổi nên suy nghĩ rất nghiêm túc về quyết định đó. Các bác sĩ thường khuyên họ nên liên lạc tư vấn di truyền vẫn đang ở giai đoạn lập kế hoạch mang thai.
Nếu trong quá trình sàng lọc bác sĩ đã phát hiện ra các dấu hiệu của các bệnh di truyền nguy hiểm, thì anh ta phải cảnh báo người mẹ tương lai về nó. Không tương thích với các bệnh lý cuộc sống là chỉ định tuyệt đối cho phá thai. Quyết định cuối cùng của câu hỏi này vẫn thuộc về người phụ nữ.
Giải mã kết quả
Giải thích chỉ có một phân tích hoặc siêu âm không thể.Để thiết lập chẩn đoán đòi hỏi phải đánh giá toàn diện bắt buộc tất cả các xét nghiệm thu được và kết luận siêu âm. Kết quả được giải thích bởi một bác sĩ phụ khoa sản phụ khoa theo dõi một phụ nữ mang thai. Trong các trường hợp lâm sàng khó khăn, thậm chí có thể cần phải có tư vấn y tế.
Hội chứng Edwards cũng đi kèm với việc giảm nồng độ PAPP-A trong máu. Ngoài ra đối với bệnh lý này được đặc trưng bởi gonadotropin màng đệm bất thường ở người. Bệnh này xảy ra ở trẻ sơ sinh với tần suất 1: 8000. Trong lần sàng lọc đầu tiên, khá khó để xác định dị tật bẩm sinh của các cơ quan nội tạng. Chúng được phát hiện bởi thai nhi trong quá trình sàng lọc 2 và 3.
Các chỉ số chính của siêu âm giúp các bác sĩ xác định các tình trạng bệnh lý khác nhau ở thai nhi ở giai đoạn sớm nhất của sự hình thành của chúng. Do đó, sự gia tăng kích thước lưỡng cực có thể là một dấu hiệu của thoát vị đang phát triển của mô não hoặc một khối u đang phát triển. Theo quy định, các bệnh lý như vậy được coi là không tương thích với cuộc sống và là dấu hiệu cho phá thai.
Tràn dịch não của thai nhi cũng được biểu hiện bằng sự gia tăng kích thước lưỡng cực. Để đánh giá tình trạng bệnh lý này, các động lực cần thiết được đánh giá. Để làm điều này, các bác sĩ kê toa một số siêu âm lặp đi lặp lại được yêu cầu trong tam cá nguyệt tiếp theo của thai kỳ. Các động lực tiêu cực của sự phát triển của trạng thái này có thể dẫn đến phá thai và điều trị y tế khẩn cấp.
Các chuyên gia có kinh nghiệm trong lần sàng lọc đầu tiên cũng có thể tiết lộ các khiếm khuyết khác nhau trong cấu trúc của ống thần kinh. Các bác sĩ gọi tình trạng bệnh lý này là meningoencephalocele. Hội chứng Corne de Lange là một bệnh lý di truyền rất hiếm gặp, không tương thích với cuộc sống.
Thoát vị dây rốn là một dị tật bẩm sinh nguy hiểm khác, đi kèm với nhiều sự gián đoạn của các cơ quan nội tạng. Ở trạng thái này, chúng rơi vào khu vực thành bụng trước của thai nhi. Bệnh lý này là vô cùng bất lợi.
Những sai lệch so với giá trị bình thường trong các phân tích sinh hóa là những dấu hiệu rất quan trọng về sự phát triển của các bệnh di truyền. Giảm PAPP-A thường được biểu hiện trong hội chứng Down. Bệnh lý này, được xác định trong giai đoạn phát triển tử cung này của thai nhi, có thể là một dấu hiệu tươi sáng của sẩy thai tự nhiên hoặc sảy thai tự nhiên.
Hội chứng Smith-Opitz là một trong những bệnh di truyền nguy hiểm nhất có thể nghi ngờ trong lần sàng lọc đầu tiên. Đó là do đột biến mạnh trong bộ máy di truyền. Bệnh lý này được đặc trưng bởi các rối loạn kết hợp tổng hợp cholesterol, bệnh lý của hệ thống thần kinh, cũng như các rối loạn chỉnh hình. Bệnh này xảy ra không thường xuyên - với xác suất 1: 25 000.
.
Tăng gonadotropin cũng là hậu quả của các bệnh lý mới nổi trong cơ thể của thai nhi. HCG tăng cao cũng có thể xảy ra ở một số bệnh xảy ra ở người mẹ tương lai trong thời kỳ mang thai. Thông thường, các dạng nghiêm trọng của đái tháo đường, cũng như mạnh mẽ nhiễm độc.
Giảm hCG thường là dấu hiệu của quá trình bệnh lý của thai kỳ. Tình trạng này cũng có thể phát triển với suy nhau thai. Bệnh lý này có thể dẫn đến thiếu oxy nghiêm trọng. Để đánh giá nguy cơ hình thành các bệnh khác nhau, các bác sĩ sử dụng một chương trình đặc biệt gọi là PRISCA.
Sau khi tiến hành chẩn đoán máy tính như vậy, bác sĩ tiến hành nghiên cứu này đưa ra kết luận trong tay của người mẹ tương lai. Nó xác định tất cả các bệnh lý được xác định, cũng như nguy cơ phát triển các bệnh di truyền.
Điều gì có thể ảnh hưởng đến kết quả?
Nếu thai xảy ra do thụ tinh trong ống nghiệm, các chỉ số xét nghiệm sinh hóa có thể khác nhau. Trong trường hợp này, việc giải thích kết quả phải rất cẩn thận:
- Chẩn đoán được thực hiện cho mỗi đứa trẻ. Trong trường hợp này, gonadotropin màng đệm có thể vượt quá 20% giá trị bình thường và PAPP-A, theo quy luật, sẽ giảm.
- Cân nặng quá mức ở người mẹ tương lai là một yếu tố khác có thể dẫn đến sự biến dạng của kết quả. Trong tình trạng này, tất cả các hormone nghiên cứu đều tăng. Nếu người mẹ tương lai có dấu hiệu thiếu hụt khối lượng cơ thể, thì trong trường hợp này, ngược lại, nồng độ các hoạt chất sinh học giảm đáng kể.
- Đa thai - lý do cho một sự giải thích kỹ lưỡng hơn về kết quả. Trong trường hợp này, hCG tăng đáng kể. Mức PAPP-A có thể được duy trì trong phạm vi bình thường. Một đánh giá riêng biệt của các dấu hiệu sinh hóa mà không cần siêu âm trong khi mang thai với cặp song sinh hoặc sinh ba trong mọi trường hợp không nên được thực hiện.
- Bệnh đái tháo đường không được kiểm soát dẫn đến sự gián đoạn các quá trình trao đổi chất. Cuối cùng, điều này có thể dẫn đến sai lệch so với các giá trị bình thường trong các phân tích sinh hóa.
Chi phí nghiên cứu là bao nhiêu?
Vượt qua sàng lọc đầu tiên có thể được trong một phòng khám bình thường. Tuy nhiên, không phải tất cả các cơ sở y tế đều có một cơ sở vật chất và kỹ thuật tốt. Thông thường, nhiều nghiên cứu sinh hóa để thực hiện trong tư vấn nữ thông thường sẽ không hiệu quả. Một vấn đề như vậy đặc biệt nghiêm trọng tại các khu định cư nơi có ít cư dân sinh sống.
Khám siêu âm cũng được. thành phần bắt buộc của sàng lọc đầu tiên. Trong một số trường hợp, tốt hơn là thực hiện một cuộc khảo sát như vậy trên các thiết bị của cấp chuyên gia. Thật không may, không phải tất cả các tổ chức y tế đều được trang bị các thiết bị như vậy. Tiến hành siêu âm trên các thiết bị của lớp chuyên gia là cần thiết cho phụ nữ mang thai có bệnh lý nghiêm trọng của thai kỳ.
Các bà mẹ tương lai bị bệnh nặng của các cơ quan nội tạng có thể được gửi đến trung tâm chu sinh. Thông thường phụ nữ mang thai với các khuyết tật tim khác nhau đến đó.
Trong tình huống này, nguy cơ phát triển các dị tật tử cung khác nhau ở những đứa trẻ tương lai của chúng tăng lên nhiều lần.
Việc sàng lọc đầu tiên có thể được thực hiện tại một phòng khám tư nhân được cấp phép. Việc thông qua các phức tạp của nghiên cứu trong trường hợp này, như một quy luật, là rất thoải mái. Tất cả hàng tiêu dùng đã được bao gồm trong chi phí sàng lọc.
Chi phí của một phức hợp chẩn đoán như vậy có thể khác nhau. Nó cũng thay đổi đáng kể ở các thành phố khác nhau. Đối với các phân tích sinh hóa của mẹ trong tương lai sẽ phải trả tiền từ 1200 đến 3000 rúp. Khi mở rộng phức tạp, chi phí có thể tăng 1,5-2 lần.
Giá của siêu âm sàng lọc thường là 2000-5000 rúp. Chi phí của thủ tục phụ thuộc phần lớn vào trình độ của chuyên gia thực hiện nghiên cứu.
Đánh giá video sau đây sẽ cho bạn biết những gì có thể nhìn thấy trong lần sàng lọc đầu tiên.